超早期微创手术治疗中等量基底节区高血压性脑出血的疗效及对血清神经元特异性烯醇化酶水平的影响研究
卢小可
(许昌市中医院 神经外科,河南 许昌 461000)
在各种复杂脑血管意外中,高血压性脑出血(HICH)是其中较为常见的类型。随着诊疗水平的进步,我国人群寿命预期显著提高,同时在超重肥胖、代谢紊乱、缺乏运动等不良生活习惯因素介入下,我国高血压及各型脑卒中发病率居高不下[1]。高血压作为一种累及全身血管床的临床综合征,其脑血管损害多严重且预后不良,高血压诱发的脑卒中患者系统情况更复杂,处理更为棘手。HICH 所关联的脑卒中占所有卒中发生的20%,约有50% 的HICH 发生在基底节区,血肿压迫丘脑壳核引发对侧肢体偏瘫、偏盲及偏深感觉障碍,甚至继发周围缺血区水肿至颅内压增高、脑疝形成乃至死亡[2]。HICH 具有随缺血时间延长而增加的特点,由此,尽早消除血肿占位、改善脑组织灌注循环、降低颅内压为HICH 治疗的基本原则[3-4]。早前HICH 多采用神经外科手段进行治疗,随着微创干预手段现代医学影像定位技术的进步,使得HICH 的微创治疗成为了可能。多数学者认为小于6 h 的超早期微创血肿清除更有助有阻遏出血区继发反应,挽救患者的神经功能,但目前尚缺乏有力临床研究数据[5]。本研究探究超早期微创手术在中等量基底节区HICH 的临床效果及神经功能挽救价值,现报道如下。
1 资料与方法
1.1 临床资料
前瞻性纳入2020 年1 月至2021 年12 月于许昌市中医院就诊的HICH 患者82 例为研究对象,采用计算机编程软件随机数产生原理,将患者分为平行两组,对照组和试验组各41 例。纳入标准:①既往高血压病史,不存在其他高血压相关脑病如高血压脑病等;②影像学辅助检查结果示中等量基底节区出血;③起病时间<24 h;④认知情况较好,治疗依从性较高。排除标准:①已有脑疝形成、昏迷等危重情况的患者;②既往颅内疾病,如病毒性脑炎、中重度颅脑损伤等;③严重系统性疾病不能耐受微创手术患者[2];④其他经研究组评估,不具备手术条件或受试标准患者。共募集HICH 患者82 名,患者或家属知情同意后,均行小骨窗微创血肿清除术。两组患者起病情况、病情及手术等一般指标差异无统计学意义(P>0.05),具有可比性,见表1。
表1 两组患者一般资料比较(n=41,)
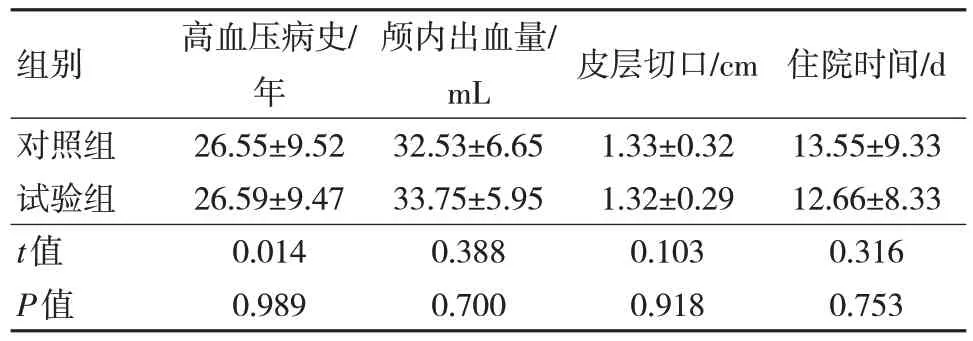
表1 两组患者一般资料比较(n=41,)
1.2 研究方法
所有患者在门诊绿色通道或院卒中中心,经本研究临床研究专家组成员首诊确定符合研究标准后入组,所有患者给予常规脑出血急诊治疗。两组患者除手术时机不同外其余手术操作均相同,试验组受试对象于超早期(起病6 h 内)进行微创血肿清除术,对照组受试对象于常规早期(起病6~24 h)行微创血肿清除术。为提高试验的信度,所有患者手术均由同一HICH 诊疗专家组完成。微创手术经过:手术在局部麻醉下完成,对躁动不能配合手术患者可酌量使用镇静催眠剂或全身麻醉下完成。麻醉成功后固定头圈并对血肿层面进行CT 扫描重建,计算血肿各象限空间坐标,确定血肿定位后选择最大及中心距离患者颅骨内板的地方作为入路点,设计血肿清除手术入路应避免脑叶皮质重要功能区。以确定的颅骨钻孔入路点为中心做长约4~6 cm 的头皮切口后进行颅骨钻孔,一次切开骨瓣及硬脑膜,止血球止血并止血棉片覆盖。装定位弓和导向器,导针缓慢穿刺达到目标点。确定血肿位置后脑造通器轻柔牵开周围脑组织,生理盐水反复冲洗血肿,冲洗过程中注意限制对血肿周围脑组织及血管损害,最大限度避免医源性损伤。若发现活动性出血或责任血管可视出血量大小使用去甲肾上腺素止血、吸引器止血或电凝止血[4],反之则不用。血肿清除完毕后于硬膜下常规留置引流管,根据患者血肿大小及脑叶塌陷等颅脑局部情况决定是否还纳骨瓣[5]。逐层缝合头皮,后常规生命体征检测及抗感染治疗。
1.3 观察指标
1.3.1 神经功能评分 每位患者分别于术前、术后1 个月独立使用美国国立卫生研究院神经功能缺损量表(NIHSS)评分对卒中神经功能进行评价,以确定患者出血后神经功能损害情况及术后恢复情况。
1.3.2 生活能力及生活质量评分 采用Barthel 指数量表及SF-36 量表对每位患者的社会生产生活能力及脑出血后生活质量进行评价。评价于术前及术后1 个月随访时进行。Barthel 指数量表及SF-36量表均为百分制,得分与患者生活能力与生存质量呈现正向线性关系。由于两量表评价主观性较大,因此要求评价由两位医师独立进行,取平均值作为最终结果。
1.3.3 手术疗效评价 通过影像学检查下颅内血肿消散情况作为手术疗效评价指标,将手术疗效分为显效、有效、无效3 类[6]。显效:术后1 周影像学检查结果显示血肿减少≥2/3,且生活基本自理;有效:术后1 周影像学检查结果显示血肿减少≥1/3 而不足2/3,躯体偏瘫等占位临床表现显著减轻,有部分生活自理能力。无效:术后1 周影像学检查结果显示血肿减少不足1/3,几无生活自理能力,甚至病情加重、死亡等。
1.3.4 手术并发症及再出血 收集所有患者颅内意外事件及颅内手术常见并发症,如坠积性肺炎及各种原因的院内感染、应激性溃疡及颅内感染的发生情况;收集两组患者血肿清除术后再出血的发生情况[7]。
1.3.5 神经元特异性烯醇化酶(NSE)患者术前、术后第5 d 早上6:00 在无菌条件下采集静脉血,并于2 h 内送检,具体操作过程均严格按照《临床免疫学室内质量控制操作程序》进行。NSE检测:采集静脉血2 mL,分离血清,采用电化学发光法、瑞士罗氏公司Cobas e411 全自动电化学发光分析仪及配套原装进口试剂进行NSE 含量测定。
1.4 统计学方法
所有的数据采集及分析由SPSS 26.0 软件完成。计量资料以均数±标准差()表示,采用t检验;计数资料以百分率(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者神经功能评分比较
两组患者术前NIHSS 评分比较差异无统计学意义(P>0.05);术后1 个月两组患者NIHSS 评分均低于术前,差异有统计学意义(P<0.05);术后1 个月试验组评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者NIHSS 评分比较(n=41,,分)
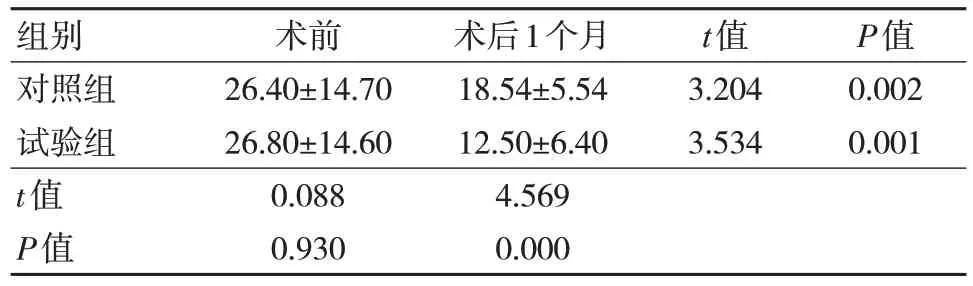
表2 两组患者NIHSS 评分比较(n=41,,分)
2.2 两组患者生活能力及生活质量评分比较
术前两组患者Barthel、SF-36 评分比较差异无统计学意义(P>0.05);术后1 个月,两组患者Barthel 评分均高于术前,差异有统计学意义(P<0.05),而两组SF-36 评分与术前比较差异无统计学意义(P>0.05);术后1 个月试验组Barthel 评分高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者手术前后生活能力及生活质量评分比较(n=41,,分)

表3 两组患者手术前后生活能力及生活质量评分比较(n=41,,分)
注:†与同组术前比较,P<0.05。
2.3 两组患者治疗有效率比较
在血肿清除疗效比较中,对照组显效率为41.5%,有效率为82.9%;试验组显效率为53.7%,有效率为97.6%,试验组高于对照组,差异有统计学意义(χ2=4.987,P=0.026)。见表4。

表4 两组患者治疗有效率比较 [n=41,n(%)]
2.4 两组患者手术并发症及再出血比较
对照组并发症总发生率为12.2%,与试验组4.88%比较差异无统计学意义(P>0.05);对照组术后再出血率为14.6%,与试验组(4.88%)比较差异无统计学意义(P>0.05)。见表5。

表5 两组患者手术并发症及再出血比较 [n=41,n(%)]
2.5 两组患者NES 水平比较
两组患者术前NES 水平比较差异无统计学意义(P>0.05);术后第5 d 试验组NES 水平低于对照组,差异有统计学意义(P<0.05)。见表6。
表6 两组患者NES 水平比较(n=41,,μg/mL)
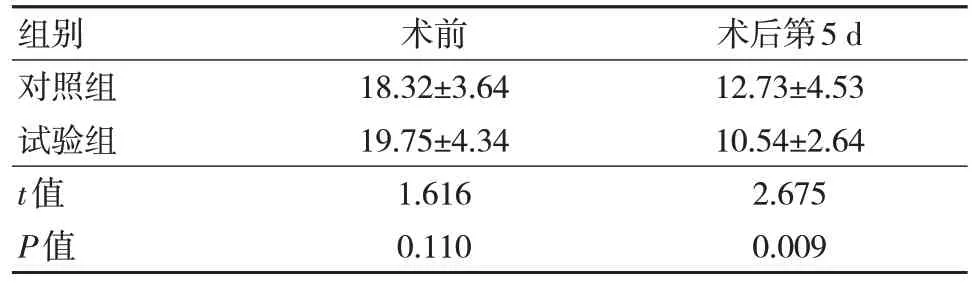
表6 两组患者NES 水平比较(n=41,,μg/mL)
3 讨论
高血压和各型脑卒中发生具有相同的病理生理学基础,早期的脑灌注高压侵害脑血管内皮细胞,造成脑血管小动脉粥样硬化,血管壁弹性降低,后期继发细动脉纤维素样坏死甚至粟粒状脑动脉瘤形成,血管脆性增加、稳定性下降。当冬春季及天气转冷机体基础代谢率及血压水平升高,或者患者各原因导致血压剧升时,脑细动脉破裂,HICH 形成,基底节豆纹动脉破裂最为常见[7]。基底节是机体随意运动及复杂反射的调节中枢,因此即使是轻微的血肿压迫也会造成即为严重的后果,出血量大时,血肿甚至可直接突破脑室。血肿占位、细胞缺血变性坏死及水肿性组织异位共同作用介导了脑出血后神经组织损伤,而其中血肿形成及其占位是发病的中心环节,由此易知血肿清除为阻止疾病进展、挽救患者颅内神经功能的直接手段[8-9]。
既往神经外科临床实践发现,HICH 治疗并非越早越好,一方面水肿未完全形成前即开放引流,可加剧水肿造成的位移现象,或手术本身造成创伤应激甚至加重水肿进展[10]。同时,过早进行手术,凝血酶作用尚未完全,仍有高风险活动性出血或新颅内出血的可能。郑纪平等[11]研究发现,6 h 内的超早期血肿清除虽较为显著地减轻了患者神经系统损害,但似乎有提高患者术后活动性出血、二次手术的风险,患者并未显著获益。但事实上,上述研究多基于传统术式,或并不适用于现阶段广泛开展的神经微创血肿清除术。本研究中两组受试患者术前神经功能损害评分差异无统计学意义(P>0.05);术后1 个月复查时试验组评分较对照组更低(P<0.05),说明在患者超早期进行血肿清除,能有效降低患者神经功能的病损;生活能力生活质量评价中也有类似的结论,提示超早期手术有助于提高患者的生活质量,改善患者的预后,之于为何两组SF-36 量表评分差异无统计学意义(P>0.05),或与样本量较小有关。既往HICH 手术时机选择的争议在于神经功能挽救与活动性出血之间的矛盾,许多学者还是倾向于传统的出血6~7 h 后水肿稳定时刻进行[12]。本研究结果显示不同时机术后再出血发生率比较差异无统计学意义(P>0.05),说明超早期行血肿清除并不一定意味着会发生血肿清除意外,这可能与术者的手术经验有关,即在6 h 内开展血肿清除也是可行的。
由此可见,脑基底节区中等量出血时,脑水肿加剧及颅内压升高,如果此时能有效开放手术降低颅内压、改善占位区血供,对提高患者神经功能及生活质量均有较好的帮助。因此,对于HICH CT 影像学检查示中等量出血的患者,鉴于其活动性出血及术后再出血可能性较低的因素,推荐在发病6 h(超早期)内即行微创下血肿清除术。有报道称HICH 患者行超早期血肿穿刺抽吸中约有10%~30%可继发出血,且观察知术前血压过高控制不良、或大血管硬化严重的舒张性高血压为再出血的高危因素,或可在冲洗液中加入少量稀释去甲肾上腺素,以收缩血管降低再出血风险[13]。NSE 是一种糖酵解途径中的关键酶,一旦发生脑出血,患者脑组织发生明显缺氧及缺血,甚至坏死等变化,当神经细胞损伤时,NSE 便从细胞内释放出来进入血液循环[14]。因此血清中NSE 的水平能反应神经细胞的损伤程度,且具有较高的特异性和敏感性。本次研究中,术后第5 d试验组NES 水平显著低于对照组(P<0.05),由此可见超早期微创手术治疗能够减轻患者神经细胞损伤,与既往研究一致[15]。
综上所述,中等量的HICH 血肿对神经皮质脊髓束的压迫及继发性损害常较严重,对中等量出血患者行超早期微创血肿清除术能有效解除脑组织局限性占位,挽救脑功能,提高患者预后及生存质量。神经微创是未来各型脑出血治疗的趋势和发展方向,随着各种微创外科技术及新型医学影像定位技术的进步,加之早期干预方式的完善,HICH 的诊断治疗有望取得令人满意的疗效。

