择期全子宫切除术患者麻醉诱导前加用右美托咪定对血流动力学及认知功能的影响
林华婵
(东方市人民医院麻醉科,海南东方 572600)
全子宫切除术是妇科常见的外科手术方式,一般是将固定子宫的韧带及周围血管、阴道壁切断,随后将切除后的子宫从阴道取出的手术方式[1]。全子宫切除术可通过切除子宫清除病灶,达到有效治疗子宫肌瘤、卵巢癌、子宫癌、慢性盆腔炎、子宫下垂等疾病的效果,但全子宫切除术手术创伤较大,导致机体应激反应明显,患者易出现术中血压上升、心率加快甚至心力衰竭等血流动力学异常反应,因此,术中对麻醉程度的要求较高[2]。目前,临床上使用较多的麻醉方式是丙泊酚静脉麻醉,但大量泵注丙泊酚可导致患者麻醉过深,苏醒时间推迟,甚至降低机体血小板凝聚作用,导致手术风险升高[3]。右美托咪定是α2肾上腺素受体激动剂,亲和性较高,可作用于脑干及周围神经系统,抑制儿茶酚胺的释放,起到镇痛、抗交感神经的作用[4]。基于此,本研究观察择期全子宫切除术患者麻醉诱导前加用右美托咪定对血流动力学及认知功能的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年1月至2022年1月东方市人民医院行择期全子宫切除术的88例患者为研究对象,按照随机数字表法分为观察组和对照组,每组44例。观察组患者年龄22~57岁,平均年龄(34.46±8.16)岁;体质量指数(BMI)17~27 kg/m², 平 均 BMI(23.61±2.17)kg/m²;美国麻醉医师协会(ASA)分级[5]:Ⅰ级24例,Ⅱ级20例;子宫肌瘤23例,子宫腺肌病21例。对照组患者年龄21~58岁,平均年龄(35.69±8.53)岁;BMI 18~28 kg/m²,平均BMI(24.59±2.64)kg/m²;ASA分级:Ⅰ级23例,Ⅱ级21例;子宫肌瘤21例,子宫腺肌病23例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经东方市人民医院医学伦理委员会批准,患者及其家属均知情并签署知情同意书。纳入标准:①符合《子宫肌瘤的诊治中国专家共识》[6]中子宫肌瘤或《子宫腺肌病诊治中国专家共识》[7]中子宫腺肌病的诊断标准,患者均接受全子宫切除术治疗;②年龄>20岁。排除标准:①既往有麻醉禁忌证者;②免疫系统疾病患者;③严重心、肝、肾疾病患者;④合并高血压、糖尿病患者;⑤对本研究药物过敏者。
1.2 研究方法 两组患者术前均禁食8~12 h,建立静脉通路,静脉滴注复方乳酸钠(四川国瑞药业有限责任公司,国药准字H51020060,规格:500 mL/瓶)500 mL。采用多功能监护仪(迈瑞,型号:Mindray Beneview T8)监测患者心率(HR)、平均动脉压(MAP)、脉搏血氧饱和度(SpO2)等指标。两组患者采用相同的麻醉诱导方法,予静脉滴注枸橼酸舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171,规格:1 mL∶50 μg )0.1~0.3 μg/kg+咪达唑仑注射液(江苏恩华药业股份有限公司,国药准字H19990027,规 格:10 mL ∶ 50 mg)0.1~0.15 mg/kg+罗库溴铵注射液(浙江仙琚制药股份有限公司,国药 准 字 H20093186, 规 格:2.5 mL∶ 25 mg)0.6 mg/kg,随后静脉靶控输注丙泊酚(四川国瑞药业有限责任公司,国药准字H20030115,规格:10 mL∶0.1 g)2.0 mg/kg,待患者45≤脑电双频指数(BIS)<55,且意识消失后,对患者行气管插管,连接麻醉机(美国GE公司,型号:Aespire7100),两组患者均采用全身静脉麻醉方式。在麻醉诱导前10 min,观察组患者静脉滴注右美托咪定注射液(扬子江药业集团有限公司,国药准字H20183219,规格:2 mL∶ 0.2 mg)0.5 μg/kg,对照组患者给予等量生理盐水静脉滴注,两组患者均于手术结束前20 min停用静脉麻醉药,术后将患者送入麻醉恢复室(PACU),观察患者术后情况。
1.3 观察指标 ①比较两组患者术后苏醒时间、拔管时间、PACU停留时间。术后苏醒时间为麻醉结束至呼唤后睁眼的时间;拔管时间为当潮气量达5 mL/kg,呼吸空气3 min后SpO2>93%,患者可根据指令抬头、握拳,意识及肌力恢复;PACU停留时间为进入PACU至转出的时间,转出标准:Steward苏醒评分>4分。②比较两组患者血流动力学指标。采用多功能监护仪(济宁弘盛医疗器械有限公司,型号:M-900E)采用多功能监护仪(济宁弘盛医疗器械有限公司,型号:M-900采用多功能监护仪(济宁弘盛医疗器械有限公司,型号:M-900E)监测两组患者麻醉诱导前(T0)、插管时(T1)、插管后10 min(T2)、子宫切除时(T3)、手术后(T4)HR、MAP、SpO2水平。③比较两组患者简易精神状态评价量表(MMSE)评分。采用MMSE评估患者术前1 d、术后1 d、术后3 d认知功能,MMSE评分越高表示认知功能越好[8]。④比较两组患者用药不良反应发生率。不良反应包括寒战、口干、呕吐、躁动、心动过缓、低血压。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计量资料以()表示,组间比较行独立样本t检验,组内比较行配对样本t检验,不同时间点比较行重复测量方差分析,两两比较采用LSD-t检验;计数资料以[例(%)]表示,组间比较行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后苏醒时间、拔管时间、PACU停留时间比较 观察组患者术后苏醒时间、拔管时间、PACU停留时间显著少于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者术后苏醒时间、拔管时间、PACU停留时间比较(min,)
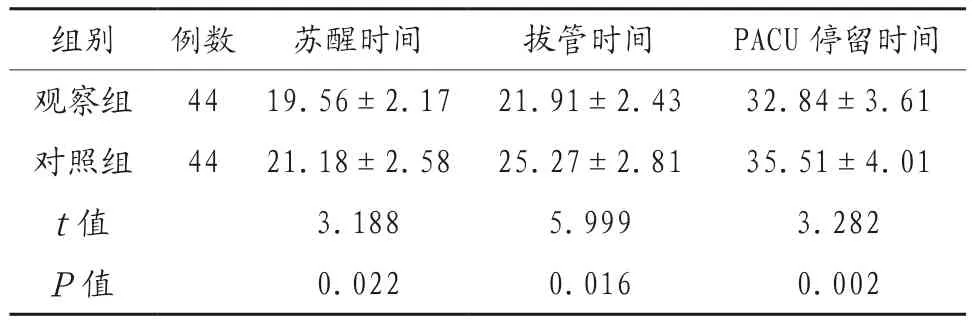
表1 两组患者术后苏醒时间、拔管时间、PACU停留时间比较(min,)
注:PACU:麻醉恢复室。
组别 例数 苏醒时间 拔管时间 PACU停留时间观察组 44 19.56±2.17 21.91±2.43 32.84±3.61对照组 44 21.18±2.58 25.27±2.81 35.51±4.01 t值 3.188 5.999 3.282 P值 0.022 0.016 0.002
2.2 两组患者血流动力学指标比较 两组患者T0时血流动力学指标比较,差异无统计学意义(P>0.05),两组患者T1~T4时HR水平显著高于T0时,MAP、SpO2水平显著低于T0时,差异有统计学意义(P<0.05),两组患者T1时HR水平显著高于其他时间点,MAP、SpO2水平显著低于其他时间点,差异有统计学意义(P<0.05);观察组患者T1、T2、T3、T4时HR水平显著低于对照组,MAP、SpO2水平显著高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者血流动力学指标比较()
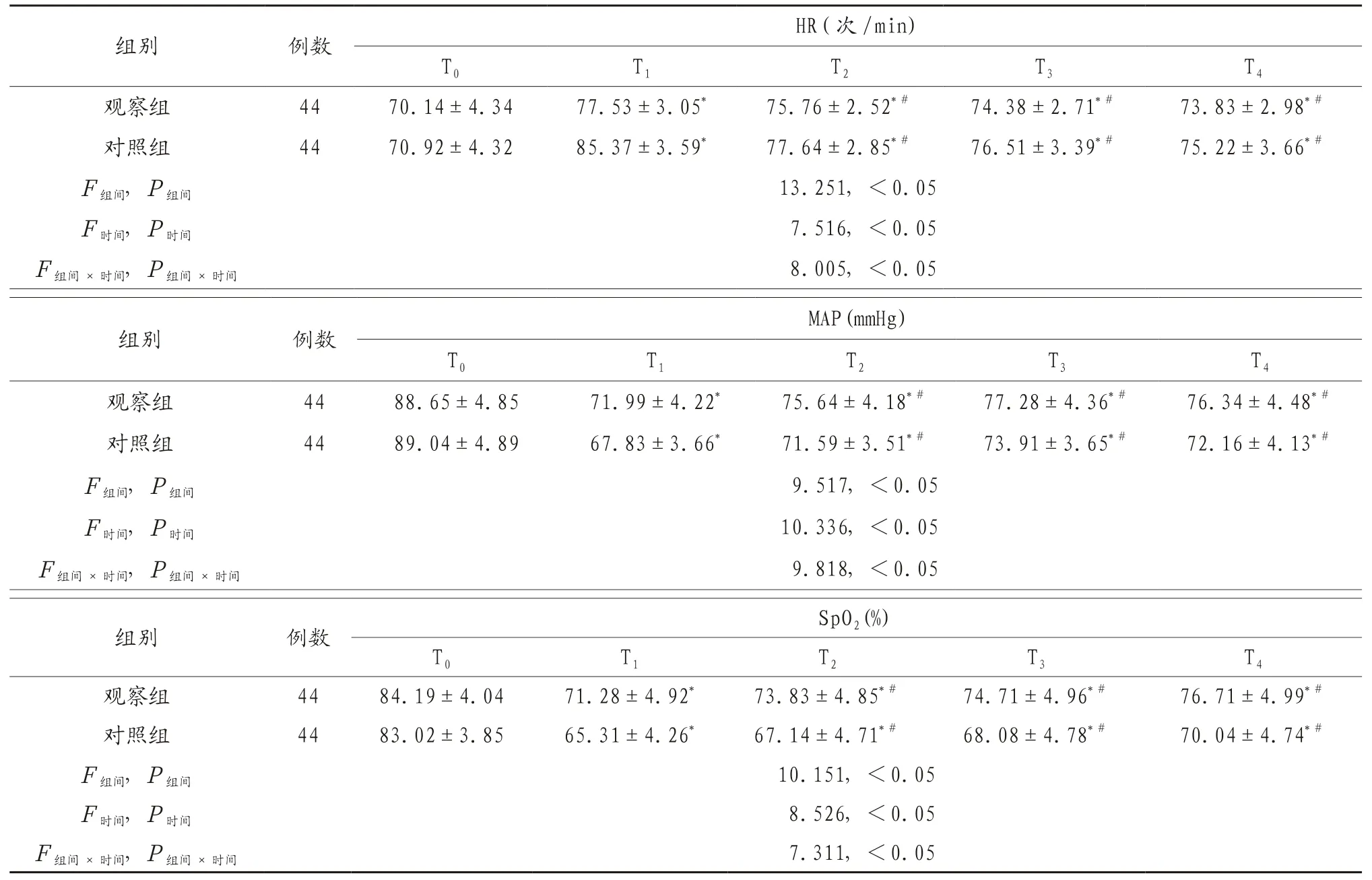
表2 两组患者血流动力学指标比较()
注:与同组T0时比较,*P<0.05,与同组T1时比较,#P<0.05。HR:心率;MAP:平均动脉压;SpO2:脉搏血氧饱和度;T0:麻醉诱导前;T1:插管时;T2:插管后10 min;T3:子宫切除时;T4:手术后。1 mmHg=0.133 kPa。
组别 例数HR(次/min)T0 T1 T2 T3 T4观察组 44 70.14±4.34 77.53±3.05* 75.76±2.52*# 74.38±2.71*# 73.83±2.98*#对照组 44 70.92±4.32 85.37±3.59* 77.64±2.85*# 76.51±3.39*# 75.22±3.66*#F组间,P组间 13.251,<0.05 F时间,P时间 7.516,<0.05 F组间×时间,P组间×时间 8.005,<0.05 MAP(mmHg)T0 T1 T2 T3 T4观察组 44 88.65±4.85 71.99±4.22* 75.64±4.18*# 77.28±4.36*# 76.34±4.48*#对照组 44 89.04±4.89 67.83±3.66* 71.59±3.51*# 73.91±3.65*# 72.16±4.13*#F组间,P组间 9.517,<0.05 F时间,P时间 10.336,<0.05 F组间×时间,P组间×时间 9.818,<0.05组别 例数SpO2(%)T0 T1 T2 T3 T4观察组 44 84.19±4.04 71.28±4.92* 73.83±4.85*# 74.71±4.96*# 76.71±4.99*#对照组 44 83.02±3.85 65.31±4.26* 67.14±4.71*# 68.08±4.78*# 70.04±4.74*#F组间,P组间 10.151,<0.05 F时间,P时间 8.526,<0.05 F组间×时间,P组间×时间 7.311,<0.05组别 例数
2.3 两组患者MMSE评分比较 两组患者术前1 d MMSE评分比较,差异无统计学意义(P>0.05),两组患者术后1 d、3 d MMSE评分显著高于术前1 d,且术后3 d高于术后1 d,差异有统计学意义(P<0.05),观察组患者术后1 d、3 d MMSE评分显著高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者MMSE评分比较(分,)
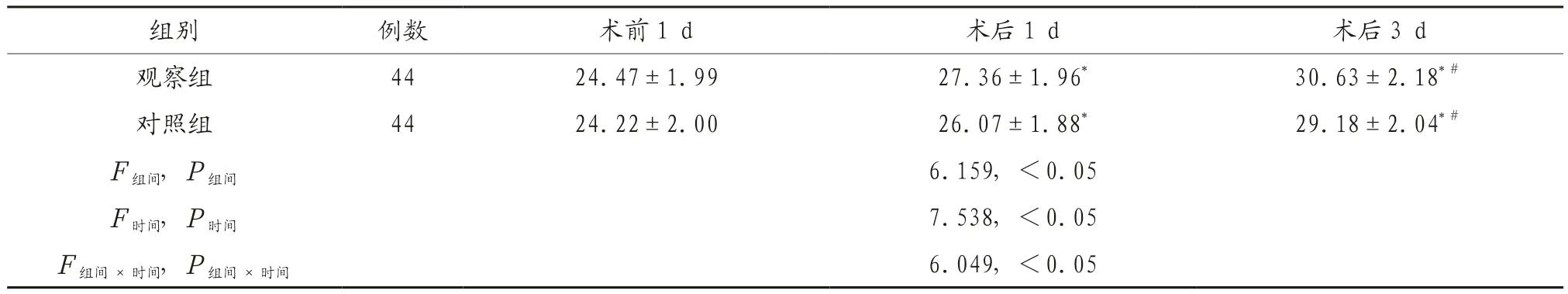
表3 两组患者MMSE评分比较(分,)
注:与同组术前1 d比较,*P<0.05;与同组术后1 d比较,#P<0.05。MMSE:简易精神状态评价量表。
组别 例数 术前1 d 术后1 d 术后3 d观察组 44 24.47±1.99 27.36±1.96* 30.63±2.18*#对照组 44 24.22±2.00 26.07±1.88* 29.18±2.04*#F组间,P组间 6.159,<0.05 F时间,P时间 7.538,<0.05 F组间×时间,P组间×时间 6.049,<0.05
2.4 两组患者用药不良反应发生率比较 观察组患者用药不良反应发生率显著低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组患者用药不良反应发生率比较 [例(%)]
3 讨论
全子宫切除术是治疗子宫宫颈与附件病变部位的手术类型,通过切除子宫达到治疗子宫肌瘤、卵巢癌等疾病的目的。在手术过程中,麻醉是其中重要的辅助环节,子宫全切除术操作时需切开腹膜,对子宫及子宫附件有一定外力牵扯,引发机体应激反应上升,对手术效果产生不良影响。
本研究显示,观察组患者术后苏醒时间、拔管时间、PACU停留时间显著少于对照组,T1、T2、T3、T4HR水平显著低于对照组,MAP、SpO2水平显著高于对照组,提示择期全子宫切除术患者麻醉诱导前加用右美托咪定可缩短手术苏醒时间、拔管时间及PACU停留时间,麻醉恢复较快,且可有效维持血流动力学稳定。全子宫切除术使用右美托咪定辅助全凭静脉麻醉时,右美托咪定可有效抑制α2肾上腺激素蛋白激酶活性及腺苷合成,起到抗应激反应、发挥镇静作用,有利于手术进行,可缩短患者术后苏醒时间[9]。患者麻醉诱导前使用右美托咪定辅助,可随着时间的变化调节机体刺激诱导,降低术中交感反射,减少去甲肾上腺素的释放,促使血流动力学指标更加稳定[10]。
本研究显示,观察组患者术后1 d、3 d MMSE评分显著高于对照组,且用药不良反应发生率显著低于对照组,提示择期全子宫切除术患者麻醉诱导前加用右美托咪定对术后认知功能影响较小且用药不良反应发生率较低。麻醉诱导前加用右美托咪定对术中患者起到良好的镇痛效果,通过作用于中枢神经系统,可以明显减轻插管及手术过程中产生的刺激,有效缓解术中疼痛程度,且起效快,可有效提高患者认知功能。另外,右美托咪定具有较高的特异性及选择性,参与抗伤害性生理功能,促使血管收缩,同时可调节神经介导,减少麻醉恢复期恶心、呕吐、躁动、低血压等不良反应[11]。
综上所述,择期全子宫切除术患者麻醉诱导前加用右美托咪定可缩短术后苏醒时间、拔管时间及PACU停留时间,有效维持血流动力学稳定,对术后认知功能影响较小且用药不良反应发生率较低,值得临床应用。

