2021年美国输液护理学会《输液治疗实践标准》中血管通路装置的置入与维护解读
顾婕,钱火红,任凭,缪英霞,李月圆,曹洁
·指南与共识·
2021年美国输液护理学会《输液治疗实践标准》中血管通路装置的置入与维护解读
顾婕,钱火红,任凭,缪英霞,李月圆,曹洁*
中国人民解放军海军军医大学附属长海医院,上海 200433
2021年美国输液护理学会颁布了最新版《输液治疗实践标准》,对其中血管通路装置的置入与维护内容进行详细解读。
输液;标准;血管通路装置;置管;维护;解读
随着静脉治疗的广泛应用,降低置管失败率和延长导管使用时间成了静脉治疗专科护士关注的重点内容。美国输液护理学会(Infusion Nurses Society,INS)是输液治疗领域的全球机构,致力于通过循证实践及研究推进专业发展,自1980年开始更新《输液治疗实践标准》,现已更新至2021年第8版[1],以2016版《输液治疗实践标准》[2]为基础,并基于最新的循证实践证据,其中较大篇幅在血管通路装置(vascular access device,VAD)的置入与维护方面提出了新的建议,现总结如下。
1 血管通路装置的置入
1.1 短外周静脉导管(peripheral intravenous catheter,PIVC)
1.1.1置管部位成人病人首选前臂,仅在短期输液治疗(<24 h)时考虑手背静脉。急救时,当其他静脉穿刺不成功时,可尽快选择颈外静脉等血管。儿科病人首选手部、前臂静脉,如果不行走,可选择脚部;对于新生儿和婴儿,头皮静脉作为最后选择,要避开手、手指和拇指部位。
1.1.2适应证和禁忌证适应证包括输液时间短、血管条件好。避免在屈曲部位、触诊疼痛的部位、受损皮肤、末梢/感染/已有治疗规划的部位,腹部、胸部或躯干其他部位的可见静脉,以及非急救或新生儿和婴儿的下肢静脉置管。
1.1.3实践建议护士可采用超声或近红外线辅助困难静脉通路(difficult intravenous access,DIVA)穿刺。留置短PIVC时,避免连续输注刺激性药物或发疱剂。遇到急救输注血管活性药物时,建议24~48 h内将PIVC改为中心静脉置管通路[3⁃5]。如果必须输注10%葡萄糖或5%白蛋白时,应限制性输注。大多数输液治疗使用20G~24G PIVC,>20G的外周导管会增加静脉炎;新生儿、儿科病人、老年人、静脉选择有限者,建议使用22G~26G PIVC。创伤病人需要快速补液时建议使用大规格PIVC。单次给药时输完后及时拔除。
1.2 长外周静脉导管
1.2.1置管部位成人病人选择上肢背面或内面的浅表静脉(头静脉、贵要静脉、正中静脉),若留置在前臂则尖端不超过肘窝。儿科病人考虑前臂静脉和大隐静脉。
1.2.2适应证和禁忌证对发生淋巴水肿风险的病人,建议在对侧上肢穿刺;对肾功能障碍、有动静脉瘘或血管移植的病人,建议在手背穿刺,避免在四肢瘫痪的肢端穿刺。
1.2.3实践建议当短PIVC穿刺的各个方面都得到满足,但肉眼难以看到或触摸到血管时,一般选择长PIVC替代短PIVC。置管前,首先建议使用超声引导或近红外技术评价血管深度,以确保2/3的导管位于静脉内。根据静脉大小选择最小规格的PIVC完成治疗[6]。
1.3 中线导管
1.3.1置管部位成人病人选择上臂位置,如贵要静脉、头静脉、肱静脉。儿科病人选择上臂贵要静脉、头静脉和臂静脉;腿部静脉如隐静脉、腘静脉、股静脉,导管尖端位于腹股沟下方;头皮静脉导管尖端位于颈部、胸部以上。
1.3.2适应证和禁忌证抗生素、补液和镇痛药等外周静脉耐受良好的药物可用中线导管输注;连续的发疱剂治疗、肠外营养液、极端pH值或渗透压的液体避免用中线导管。间歇性输注已知刺激物和发疱剂时,由于静脉炎或外渗风险增加,应加强导管部位监测。当病人有血栓病史、高凝状态、肢体静脉血流减少或终末期肾病需要保护静脉时,避免使用中线导管。
1.3.3实践建议置管前测量臂围并记录基线数据,置管结束后定期比较基线数据,以预防导管相关性深静脉血栓(catheter⁃associated deep vein thrombosis,CA⁃DVT)发生。置管时使用塞丁格或改良塞丁格技术,以降低置管相关并发症风险。间歇性输注刺激物和发疱剂时,由于静脉炎或外渗的风险增加,护士应加强导管部位监测。
1.4 经外周置入中心静脉导管(peripherally inserted central catheter,PICC)
1.4.1置管部位采用超声识别静脉的大小、深度、延伸轨迹,避开动脉、神经等重要的解剖结构。成人病人选择肘窝上方贵要静脉、正中静脉、头静脉,优选贵要静脉,导管和血管的直径比小于45%。儿科病人选择腋静脉、耳后静脉、下肢腘静脉等。避开触诊疼痛或有伤口的区域,以及受损的静脉(如先前的插管、擦伤、发红/条索状、渗透、硬化);慢性肾病病人避免使用PICC,以免引起中心静脉狭窄和闭塞,影响瘘管的构建或使用。
1.4.2适应证和禁忌证适应证包括病人病情不稳定,输液治疗用药方案复杂,输注周期性化疗药、发疱剂、肠外营养、高浓度药物等,有创血流动力学监测,长期间歇性输液治疗,超声辅助的PIVC置管失败史。禁忌证包括慢性肾病者。
1.4.3尖端定位成人和儿童中最安全的尖端位置是上腔静脉中下1/3或上腔静脉与右心房结连接处(CAJ)。输液开始前或临床表现提示尖端异位时,通过影像学等技术对PICC尖端定位。置管前确定导管置入长度,计算方法为测量穿刺点到第3肋间的体表距离或用穿刺前的胸片计算长度。尖端过深、靠近三尖瓣或进入右心室时会导致心律失常,下肢置入的导管尖端应在下腔静脉并超过横膈水平。血液透析病人的导管尖端建议位于右心房中,可避免血管和右心房损伤及并发症。避免将尖端置入上腔或下腔静脉以外地方,包括头臂静脉、锁骨下静脉、髂总静脉等。1岁以内新生儿的导管尖端避免在心脏内,否则会导致血管糜烂和心脏压塞。
1.4.4实践建议置管前先用氯己定乙醇溶液消毒皮肤。置管时使用外科无菌非接触技术(aseptic non⁃touch technique,ANTT),该技术将标准预防措施与在无菌屏障上集中保护关键部位和关键部件相结合,用于较为困难或操作持续时间长(>20 min)的侵入性操作。如果皮肤消毒后需要再次触碰穿刺部位,则使用无菌手套并遵循外科ANTT原则。若置管时误入动脉,保持导管处于原位并邀请外科或放射介入科医生会诊,腔内处理或开放手术修复血管。导管异位会致心律失常、神经损伤、空气栓塞等并发症,发生后应及时处理。
1.5 输液港
1.5.1置管部位成人病人在胸壁或上臂皮下。
1.5.2适应证和禁忌证输液港适用于不频繁或间歇性输液病人,感染等并发症风险低。禁忌证包括重度凝血障碍、不可控的脓毒症或血培养阳性,妨碍置入的胸部烧伤、创伤或胸部肿瘤。
1.5.3实践建议置管前先评估病人疼痛管理的需求和偏好。置管时使用外科ANTT,如果消毒后再次触摸穿刺部位,应佩戴无菌手套。无法在前胸壁置管时,建议通过股静脉或斜方肌入路。输液前首选输液港,不需要再建立静脉通道(有并发症时除外)。输液时,使用最小型号的针扎入输液港底座,蝶翼与皮肤表面齐平,针尖开口背离导管方向。高压注射药物前,不能仅从港体的外观判断是否为耐高压输液港,应由医疗文件或说明书确认。高压注射中或注射后,观察肿胀、红斑、疼痛等导管破裂的潜在征象,若发生药液外渗或导管碎片栓塞,需移除和更换输液港。
1.6 动脉导管
1.6.1置管部位成人首选桡动脉,儿童选择桡动脉、胫骨后动脉以及足背动脉。由于侧支血流的不充足,避免在儿童中使用肱动脉置管。
1.6.2实践建议置管前询问病人既往创伤史、插管史、抗凝药物使用史,然后评估手部的血液循环状况,例如艾伦试验、脉搏血氧饱和度或多普勒血液研究。与18G导管相比,使用20G导管出现并发症的概率更低[7]。置管时,佩戴一次性帽子、口罩、无菌手套和护目镜并使用较小的无菌孔巾。当通过腋动脉或股动脉放置肺动脉导管和动脉导管时,应采取最大化无菌屏障并使用超声引导置入,以减少置管并发症。
1.7 脐导管
1.7.1置管部位位于或高于下腔静脉与右心房交界处下方的膈肌,测量患儿肩部到脐部的距离、体重等,通过公式决定导管的置入长度。
1.7.2适应证脐动脉用于频繁获取血标本、动态血压监测;脐静脉用于输注肠外营养液和血制品。
1.7.3实践建议置管前皮肤消毒,出生14 d以内的新生儿、早产儿慎用氯己定乙醇以及水合氯己定溶液以免皮肤化学灼伤,慎用碘酊以免影响患儿甲状腺,采用X线片、心电图、超声等确定头端位置。置管后用灭菌注射用水或生理盐水去除消毒剂,妥善固定以免导管移位。避免使用抗生素软膏,以免引起真菌感染和抗生素耐药,监测并发症,包括出血、空气栓塞、感染、血栓等。
2 血管通路装置的固定
2.1固定设备及方法
2.1.1粘胶固定装置(adhesive securement device,ASD)以粘胶为基础的装置可与皮肤相粘,从而将血管通路装置固定在适当的位置,需在ASD上方另外使用敷料固定。在血管通路装置留置期间,敷料和ASD均需定时移除和更换。
2.1.2集成固定设备(integrated securement device,ISD)将敷料与固定功能结合在一起的装置,包括透明、半透明区域和具有固定功能的无纺布边框。
2.1.3皮下锚定装置(subcutaneous anchor securement system,SASS)通过弹性钩角伸入皮下卡槽,将血管通路装置固定到位的一种固定装置,其作用是在穿刺点稳定导管装置,在SASS上方需另外使用敷料固定。更换敷料时,不需要定期更换SASS,若无相关并发症其可继续使用。
2.1.4组织黏合剂(tissue adhesive,TA)一种医用级氰基丙烯酸酯,可以密封穿刺点并及时止血,并在穿刺点下方将导管与皮肤黏合。每次更换敷料时,需再次涂抹TA。
2.2实践建议根据血管通路装置类型、病人年龄、皮肤弹性和完整性、预期治疗时间,既往粘附性皮肤损伤和置管部位的渗液等因素,选择最合适的血管通路装置固定方法。首先避免使用缝合线,缝线会导致针刺伤和增加导管相关性血流感染(catheter⁃associated bloodstream infection,CABSI)风险,使用SASS、ISD、TA或ASD固定PICC比缝线更安全。TA有在穿刺点提供即时止血的优点,并延长血管通路装置置入和第一次更换敷料的间隔。不使用卷制绷带作为血管通路装置的主要固定方法。皮肤病或黏合剂禁忌证(如大疱性/毒性表皮松解症、烧伤)的病人,可用卷制绷带替代黏性敷料。每次更换敷料时评估血管通路装置固定装置的完整性,更换新的ASD,并注意导管相关性皮肤损伤的风险,或者重新使用TA。SASS不需要定期拆卸并更换,但应在导管维护时评估其完整性。
3 血管通路装置的维护
3.1血管通路装置的评估每次使用血管通路时均应评估整个输液系统,从溶液到输液装置,再到病人和血管通路装置置管部位。评估内容包括是否需要继续使用血管通路装置、血管通路装置的通畅性、置管部位和周围区域的皮肤、敷料、固定装置以及并发症迹象(如红肿、压痛、肿胀以及硬结等),评估频率见表1。
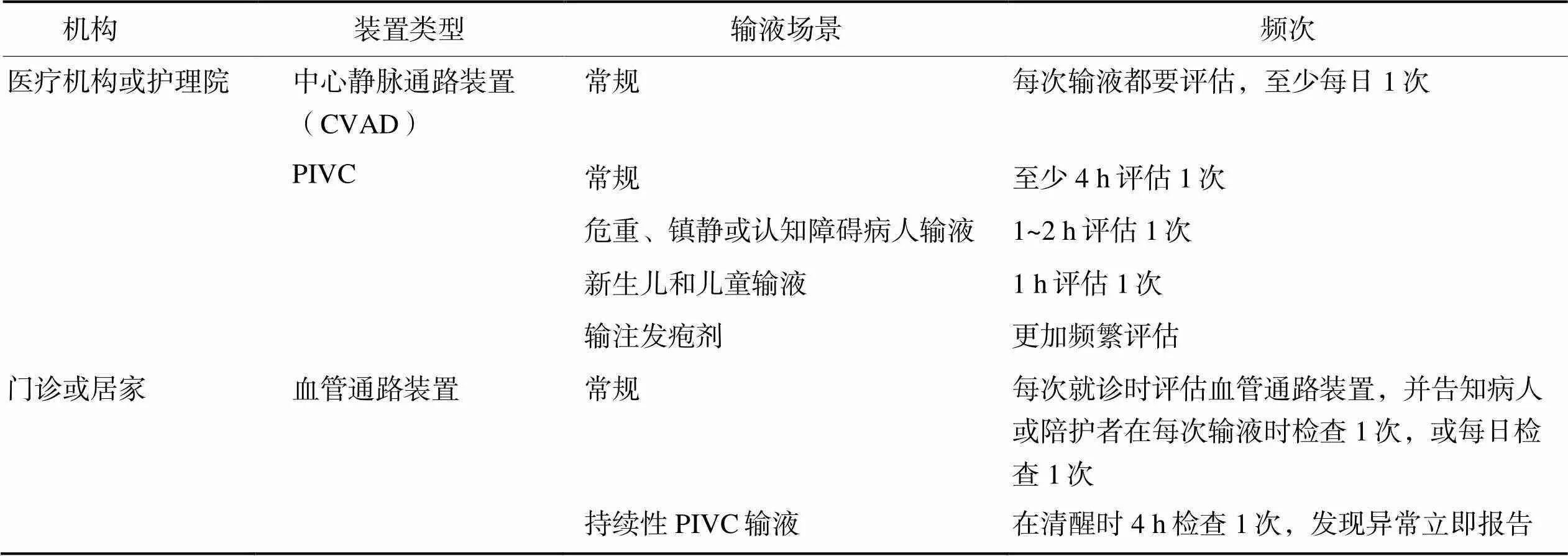
表1 血管通路装置评估频率
3.2更换敷料除新生儿外,至少7 d更换1次透明半透膜敷料(transparent semipermeable membrane,TSM),但敷料或敷料下的皮肤完整性受损时应立即更换。新生儿因存在导管移位、不适或皮肤受损的风险,应根据病人具体情况或临床指征按需更换敷料。若TSM 敷料下存在遮盖穿刺点的纱布,则整体被视为纱布敷料,需要检查置管部位或敷料完整性受损时,至少2 d更换1次敷料。更换敷料使用标准ANTT技术,置管部位属于关键部位,触摸时须戴无菌手套。TSM下可观察到穿刺部位及导管移位、导管意外滑脱等故障,减少更换敷料的次数。如果穿刺点部位有渗液或汗液,可用止血剂吸收渗液或使用无菌纱布敷料[8]。对18岁以上且置入短期非隧道式 CVAD 的病人,建议使用氯己定敷料;但对于皮肤脆弱或有复杂皮肤病者,建议谨慎使用氯己定敷料,须监测敷料部位有无红斑和皮炎。
3.3冲管和封管每个医疗机构都应制定冲封管标准化解决方案。
3.3.1选择独立包装的溶液独立包装的溶液主要包括单剂量小瓶溶液或带有标签的预充式封管液。预充式封管液可降低中心静脉置管相关性血流感染(central line⁃associated bloodstream infection,CLABSI)的风险,节省手工配制时间并有助于优化冲管技术和目标。避免使用预充式封管液作为溶媒溶解输注的药物,也避免将较大剂量的袋或瓶装液体作为冲管液来源。注射器、针头或导管一旦连接到病人的静脉输液或给药系统,则视为被污染。如果必须使用多剂量的药瓶,1个药瓶只用于1例病人,怀疑有污染及时弃去。
3.3.2冲管操作每次输液前使用10 mL注射器或一次性专用冲洗器抽取0.9%氯化钠溶液冲洗血管通路装置以评估其功能。冲封管前需消毒接头表面,再使用不含防腐剂的生理盐水冲管。冲管时使用脉冲式技术,分10次推注,每次推注1 mL,每次推注之间短暂间隔。冲管过程中遇有阻力或回抽无回血,应确定原因,避免暴力冲管。冲管后保留0.5~1.0 mL冲管液,避免胶塞变形而导致血液逆流。了解正压、负压、零压、抗反流接头内部构造,正确冲管、夹闭、断开,可防止血液逆流到血管通路装置腔内,对于负压接头,采用冲管、夹闭、断开的顺序;对于正压接头,采用冲管、断开、夹闭的顺序;对于零压和抗反流接头,无特殊顺序要求。冲管溶液的最小用量相当于导管加上附加装置内部容积的2倍,更大量的冲管液(PIVC 使用5 mL、CVAD使用10 mL)可清除更多纤维蛋白沉积、药物沉淀及其他管腔内残留物。输血、抽血、肠外营养、对比剂、其他黏性溶液使用后的导管,需要更大容量的冲管液。对已穿刺并连接无损伤针的输液港,间歇输液时每次输液前后需要冲管。如使用抑菌生理盐水冲管,24 h不得多于30 mL,以减轻可能的防腐剂毒副反应。药液不溶于生理盐水时,冲管需用5%葡萄糖,但不要让葡萄糖残留在导管腔,避免生物膜形成。对于多腔血管通路装置,应同时冲洗所有腔,以防止因压力变化导致的血液逆流至其他管腔。
3.3.3封管操作PIVC和中长导管每次使用后均需立即正压封管,使用0.9%氯化钠溶液或10 U/mL稀释肝素对CVAD封管,新生儿及儿童用不含防腐剂的生理盐水或0.5~10.0 U/mL的肝素稀释液。间歇性冲管可延长持续使用的PIVC寿命,不使用时及时拔除;必须保留者,至少24 h封管1次。封管液用量等于血管通路装置和附加装置内部容积加20%。用于血液透析的CVAD封管时,使用肝素或枸橼酸封管液,建议使用低浓度的枸橼酸(<5%)以降低CABSI和导管损坏的风险。输液港封管时,仅使用10 mL的0.9%氯化钠溶液封管和使用肝素封管可能同样有效;如果使用肝素,10 mL的0.9%氯化钠溶液和3~5 mL肝素(100 U/mL)封管,时间可延长至3个月1次[9⁃10]。
3.4血管通路装置的管理
3.4.1装置更换更换输液装置严格遵守ANTT标准,频率由病人病情、类型、速度、是否可疑污染等决定;输液装置连接采用鲁尔锁设计,以确保连接安全,减少渗漏、断开或接错的风险。当有不同的输注通路(脊髓腔内、骨内、皮下)时,在靠近穿刺点部位用不同颜色的标签区分,以减少输注错误的发生。在病人转运后或者交接班时,确认导管均在位,输液装置及其附加装置连接完整。连续输液,除脂质和血制品外,4~7 d或输液系统完整性被破坏时更换1次输液装置;间歇输液时24 h更换1次输液装置。输注肠外营养液,24 h更换1次输液装置;输注脂肪乳时12 h更换1次输液装置;输注丙泊酚时6~12 h更换1次输液装置;输注全血、成分血时,4 h更换1次输血器。使用不含塑化剂(DEHP)的输液装置输注脂质溶液。
3.4.2装置内采血使用血管通路装置采血前,请仔细分析风险和益处。穿刺风险包括疼痛、皮肤及附近神经损伤、接受抗凝药物或出血者的血肿,以及心理压力、焦虑和不满意。外周采血相关的风险包括溶血、注入溶液和药物造成的样本污染、导管过度移动引起的局部并发症(如静脉炎、浸润)和从穿刺点移位。CVAD采血相关风险包括操作增加腔内污染的可能性、血管通路装置通畅性改变以及通过CVAD注入的药物吸附而导致的错误检验值。从现有导管中抽取时使用闭环系统,以减少医院获得性贫血和输血需求。不使用CVAD监测环孢霉素、他克莫司等药物浓度的腔道采血。不使用CVAD获取血培养样本,以免假阳性结果。采用抽⁃推方法[11⁃12]:注射器抽4~6 mL血液,然后冲回导管腔,不要断开空针,这样抽⁃推重复4次后,留取需要采集的血标本。不要将断开连接注射器内的血液再回推入血管,会导致污染和血栓形成。采血前,先用10~20 mL不含防腐剂的生理盐水冲管,并停止其他腔的输注。不要常规使用注入肠外营养的CVAD采血,可增加CABSI风险。
3.4.3导管通畅性的预防措施建议每周使用1次组织纤溶蛋白原激活剂,用于保持血液透析CVAD的通畅性。建议使用高浓度的肝素和枸橼酸钠用于保持血浆分离置换CAVD的通畅性。对于暂不输液的输液港,每3个月使用10 mL的0.9%氯化钠溶液和3~5 mL肝素(100 U/mL)冲管维护1次,可有效维持导管通畅[13]。可使用溶栓药物冲管,减少血栓引起的导管堵塞。选择持续输注肝素溶液(1 U/mL)或0.9%氯化钠溶液,维持动脉导管的通畅性;是否使用0.9%氯化钠代替肝素应结合病人因素、预留导管时间及导管阻塞风险等因素决定。新生儿使用的所有CAVD建议持续输注0.5 U/kg的肝素。新生儿脐动脉导管可持续输注0.25~1.00 U/mL肝素保持导管通畅,降低血栓风险。
3.4.4导管相关感染的预防措施在置管后的日常护理和管理中,实施集束化护理并注意安全和质量,以减少CABSI风险。①置管前:如穿刺部位有可见污染物,需要在消毒前用肥皂和水清洗干净。使用一次性剪刀或手术剪刀将穿刺点多余的毛发剪掉(勿刮除),以便使用血管通路装置敷料。让消毒液自然待干,不要擦拭、扇动或吹干。②置管中:建议使用氯己定乙醇替代安尔碘消毒皮肤,采用标准ANTT留置短PIVC,留置CVAD则采用外科ANTT。③置管后:接入任何血管通路装置时,用含70%乙醇或氯己定乙醇主动消毒5~15 s无针接头连接面和螺口,减少微生物附着;70%乙醇待干需要5 s,氯己定乙醇待干需要20 s。封管后用含有70%乙醇或碘酒接头帽被动消毒,取下后直接丢弃。至少96 h更换1次接头,或按照产品使用说明书更换,频繁更换会增加CABSI。凝血酶阴性葡萄球菌是血管通路装置污染的最常见致病菌,应根据临床指征,尽快减少三通的使用数量。
3.4.5置管相关操作的疼痛管理将疼痛管理视作一种标准的实践策略,选择合适的减轻疼痛策略分散注意力(如看电视、手术中的谈话);将针或导管远离视野;评估既往过敏史基础上使用局部镇痛/麻醉药物,包括冷却喷雾、外用药物、透皮层局部麻醉药、压力喷射/外用利多卡因等。对于儿童采取虚拟现实、振动式冰敷等分散注意力方法,对于婴儿采取穿刺前裹紧衣服、使用抹有糖水的奶嘴喂奶、轻摇婴儿安抚等。置管时根据静脉直径选择最小规格的导管,也可采用近红外线和超声等血管可视化设备辅助复杂穿刺,并对装置进入血管的路径进行合理规划,以提高首次穿刺成功率,对临床医护人员进行疼痛管理策略培训。
[1] GORSKI L A,HADAWAY L,HAGLE M E,.Infusion therapy standards of practice[J].Journal of Infusion Nursing,2021,44(1S):S1-S224.
[2] GORSKI L,HADAWAY L,HAGLE M E,.2016 infusion therapy standards of practice[J].Journal of Infusion Nursing,2016,39(Suppl 1):S1-S159.
[3] NGUYEN T T.Utilization and extravasation of peripheral norepinephrine in the emergency department[J].The American Journal of Emergency Medicine,2021,39:55-59.
[4] MEDLEJ K,KAZZI A A,EL HAJJ CHEHADE A,.Complications from administration of vasopressors through peripheral venous catheters:an observational study[J].The Journal of Emergency Medicine,2018,54(1):47-53.
[5] LOUBANI O M,GREEN R S.A systematic review of extravasation and local tissue injury from administration of vasopressors through peripheral intravenous catheters and central venous catheters[J].Journal of Critical Care,2015,30(3):653.e9-653.e17.
[6] 刘巧艳,朱丽群,周英凤,等.外周静脉短导管选择与置入的最佳证据分析[J].护士进修杂志,2020,35(6):550-555.
LIU Q Y,ZHU L Q,ZHOU Y F,.Best evidence summary for selection and insertion of short peripheral intravenous catheters[J].Journal of Nurses Training,2020,35(6):550-555.
[7] NUTTALL G,BURCKHARDT J,HADLEY A,.Surgical and patient risk factors for severe arterial line complications in adults[J].Anesthesiology,2016,124(3):590-597.
[8] LUTWICK L,AL-MAANI A S,MEHTAR S,.Managing and preventing vascular catheter infections:a position paper of the International Society for Infectious Diseases[J].International Journal of Infectious Diseases,2019,84:22-29.
[9] LÓPEZ-BRIZ E,RUIZ GARCIA V,CABELLO J B,.Heparin versus 0.9% sodium chloride locking for prevention of occlusion in central venous catheters in adults[J].The Cochrane Database of Systematic Reviews,2018,7(7):CD008462.
[10] ROSENBLUTH G,TSANG L,VITTINGHOFF E,.Impact of decreased heparin dose for flush-lock of implanted venous access ports in pediatric oncology patients[J].Pediatric Blood & Cancer,2014,61(5):855-858.
[11] HESS S,DECKER M.Comparison of the single-syringe push-pull technique with the discard technique for obtaining blood samples from pediatric central venous access devices[J].Journal of Pediatric Oncology Nursing,2017,34(6):381-386.
[12] MCBRIDE C,MILLER-HOOVER S,PROUDFOOT J A.A standard push-pull protocol for waste-free sampling in the pediatric intensive care unit[J].Journal of Infusion Nursing,2018,41(3):189-197.
[13] DIAZ J A,RAI S N,WU X,.Phase Ⅱ trial on extending the maintenance flushing interval of implanted ports[J].J Oncol Pract,2017,13(1):e22-e28.
Interpretation of the placement and maintenance of vascular access devices in "Infusion therapy standards of practice" of Infusion Nurses Society of America in 2021
GUJie, QIANHuohong, RENPing, MIAOYingxia, LIYueyuan, CAOJie
Changhai Hospital Affiliated to the Naval Medical University, Shanghai 200433 China
In 2021,the Infusion Nurses Society of America issued the latest version of "Infusion therapy standards of practice",in which a large part was used to introduce the placement and maintenance of vascular access devices.This article were interpreted this part in detail.
infusion; standard; vascular access device; placing pipes; maintenance; interpretation

CAO Jie, E⁃mail: celion2004@126.com
10.12102/j.issn.1009-6493.2023.03.001
顾婕,护师,硕士
曹洁,E⁃mail:celion2004@126.com
顾婕,钱火红,任凭,等.2021年美国输液护理学会《输液治疗实践标准》中血管通路装置的置入与维护解读[J].护理研究,2023,37(3):377⁃381.
(收稿日期:2022-06-06;修回日期:2023-01-18)
(本文编辑 苏琳)

