血清AQP-1联合脑电双频指数对颅脑损伤患者病情严重程度和预后的评估
季 明 朱 迪 梁旭光
赤峰市医院,内蒙古 赤峰 024000
颅脑损伤(traumatic brain injury,TBI)是神经外科常见急症,主要由暴力伤害等直接暴力和坠落、交通事故等间接暴力所致,近年来随着交通和建筑领域的快速发展,TBI 发生率逐年增加[1-2]。病情严重程度与TBI患者预后密切相关,及时评估其病情和预后对促进预后改善至关重要。研究表明,脑水肿和意识障碍程度与TBI 病情严重程度和预后密切相关[3-4]。水通道蛋白-1(aquaporin-1,AQP-1)是一种跨膜糖蛋白,能通过调节脑脊液产生参与脑实质中水的转运[5]。实验显示,AQP-1表达上调与高血压大鼠脑水肿发生有关[6]。脑电双频指数(bi-spectral index,BIS)是将脑电图信号化得到的数字,能客观、量化-反映麻醉过程中患者的麻醉深度[7]。近年有学者报道[8],BIS与急性重度一氧化碳中毒患者昏迷程度预后不良结局有关。本研究拟探讨血清AQP-1和BIS与TBI患者病情严重程度和预后的关系及评估价值,旨在为改善TBI患者预后提供思路。
1 资料与方法
1.1 一般资料选取2018-01—2021-12 赤峰市医院收治的125例TBI患者为TBI组,女50例,男75例,年龄19~78(46.47±9.30)岁;体重指数18.75~27.70(22.37±1.89)kg/m2;创伤原因:60 例交通事故,50 例高空坠落/摔倒,其他15例。选取同期60名健康体检者为对照组,女24 例,男36 例,年龄18~75(45.74±9.87)岁;体重指数18.15~27.72(22.24±1.83)kg/m2。2组一般资料比较差异无统计学意义(P>0.05)。纳入标准:(1)经颅脑CT/MRI确诊为TBI;(2)患者和家属均知情研究;(3)受伤至入院时间<12 h。排除标准:(1)既往TBI和颅脑手术史;(2)免疫、血液系统损害;(3)合并脑卒中、脑出血等脑血管疾病和癫痫、痴呆等神经疾病;(4)妊娠及哺乳期妇女;(5)合并其他部位或脏器损害;(6)年龄<18 岁;(7)吸毒史、药物滥用史;(8)恶性肿瘤;(9)院内死亡;(10)临床资料不完整或随访资料缺失。本研究并经医院伦理委员会批准。
1.2 方法
1.2.1 资料收集:收集TBI 患者性别、吸烟、饮酒、年龄、病史、体重指数、受伤至入院时间和颅脑CT表现(颅底骨折、头盖骨骨折、颅腔积气、脑挫伤、脑内血肿、脑室内出血、蛛网膜下腔出血、硬膜下血肿、硬膜外血肿、中线移位≥5 mm、基底池异常)等。
1.2.2 血清AQP-1 水平检测:采集对照组体检时和TBI 患者入院时静脉血3 mL,离心(3 000 r/min 离心15 min,半径15 cm)取上层血清,采用酶联免疫吸附法(武汉纯度生物科技有限公司,编号:CD-102807-ELISA)检测AQP-1表达。
1.2.3 BIS 监测:TBI 患者入院后立即采用BIS 监护仪(美国Covidien公司,型号:VISTA)和BIS脑电传感器(美国Covidien 公司,型号:186-0106)监测BIS:医用酒精擦拭患者额头部皮肤,将感应装置放置于外眦,4 个预胶化电极芯片按照说明书放置于正确位置,环绕四个探头周围用力按压5 s。确保电极片接触良好后依次连接传感器和模块,监测BIS 值,每小时监测1次,连续监测6 h,取平均值。
1.3 病情和预后分组采用格拉斯哥昏迷量表(Glasgow coma scale,GCS)[9]评估TBI 患者入院时病情严重程度,总分3~15 分,根据GCS 评分分为轻度组(13~15 分,n=51)、中度组(9~13 分,n=42)、重度组(3~8 分,n=32)。TBI 患者治疗后通过门诊随访90 d,采用格拉斯哥预后量表(Glasgow outcome scale,GOS)评估预后,总分1~5分,得分越低表示预后越差,根据GOS评分分为预后不良组(≤3分)和预后良好组(>3分)。
1.4 统计学分析选用SPSS 28.0统计学软件,计量资料以±s或M(P25,P75)表示,2组间采用t或Z检验,多组间采用F检验,组间两两比较用LSD检验;计数资料以例(%)表示和χ2检验;相关性采用Spearman相关性分析;影响因素采用多因素Logistic 回归分析;评估价值采用ROC 曲线分析,比较曲线下面积(area under the curve,AUC);P<0.05 为差异有统计学意义。
2 结果
2.1 TBI组与对照组血清AQP-1水平比较与对照组[(16.68±5.20)μg/L]比较,TBI组血清AQP-1水平[(31.23±9.43 μg/L]升高,差异有统计学意义(t=13.491,P<0.001)。
2.2 不同病情严重程度TBI 患者血清AQP-1 水平和BIS比较重度组血清AQP-1水平高于中度组、轻度组,BIS低于中度组、轻度组;中度组血清AQP-1水平高于轻度组,BIS低于轻度组(P<0.05)。见表1。
表1 不同病情严重程度TBI患者血清AQP-1水平和BIS比较 (±s)Table 1 Comparison of serum AQP-1 levels and BIS in TBI patients with different severity levels (±s)
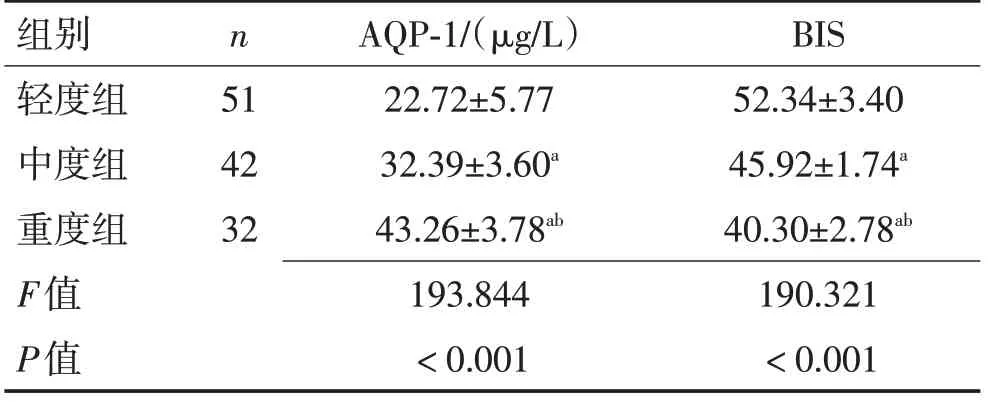
表1 不同病情严重程度TBI患者血清AQP-1水平和BIS比较 (±s)Table 1 Comparison of serum AQP-1 levels and BIS in TBI patients with different severity levels (±s)
注:与轻度组比较,aP<0.05;与中度组比较,bP<0.05。
组别轻度组中度组重度组F值P值n 51 42 32 AQP-1/(μg/L)22.72±5.77 32.39±3.60a 43.26±3.78ab 193.844<0.001 BIS 52.34±3.40 45.92±1.74a 40.30±2.78ab 190.321<0.001
2.3 TBI 患者血清AQP-1 水平和BIS 与GCS 评分的相关性Spearman相关性分析显示,TBI患者GCS评分与血清AQP-1 水平呈负相关,与BIS 呈正相关(rs=-0.829、0.855,P均<0.001)。见图1。
2.4 TBI 患者预后不良的单因素分析随访90 d,125 例TBI 患者预后不良33 例(26.40%)。单因素分析显示,预后不良组GCS评分和硬膜外血肿、中线移位≥5 mm、基底池异常比例及AQP-1 水平高于预后良好组,BIS 低于预后良好组(P<0.05),2 组患者性别、吸烟、饮酒、年龄等资料比较差异无统计意义(P>0.05)。见表2。
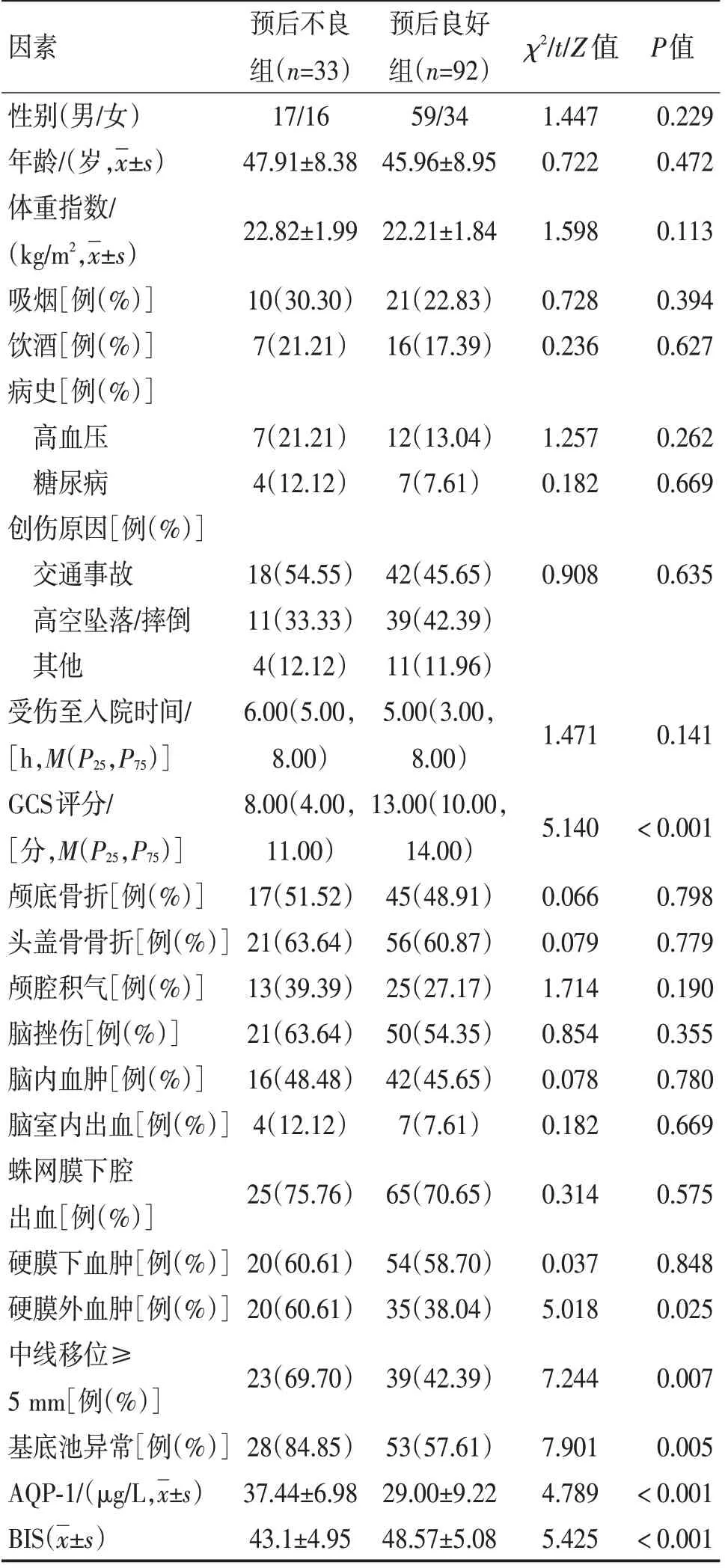
表2 TBI患者预后不良的单因素分析Table 2 Single factor analysis of poor prognosis in TBI patients
2.5 TBI 患者预后不良的多因素Logistic 回归分析以GCS 评分、硬膜外血肿(是/否=1/0)、中线移位≥5 mm(是/否=1/0)、基底池异常(是/否=1/0)、AQP-1、BIS 为自变量,预后不良(是/否=1/0)为因变量。多因素Logistic 回归分析显示,GCS 评分、BIS 增加为TBI患者预后不良的独立保护因素,中线移位≥5 mm、基底池异常和AQP-1 升高为其独立危险因素(P<0.05)。见表3。
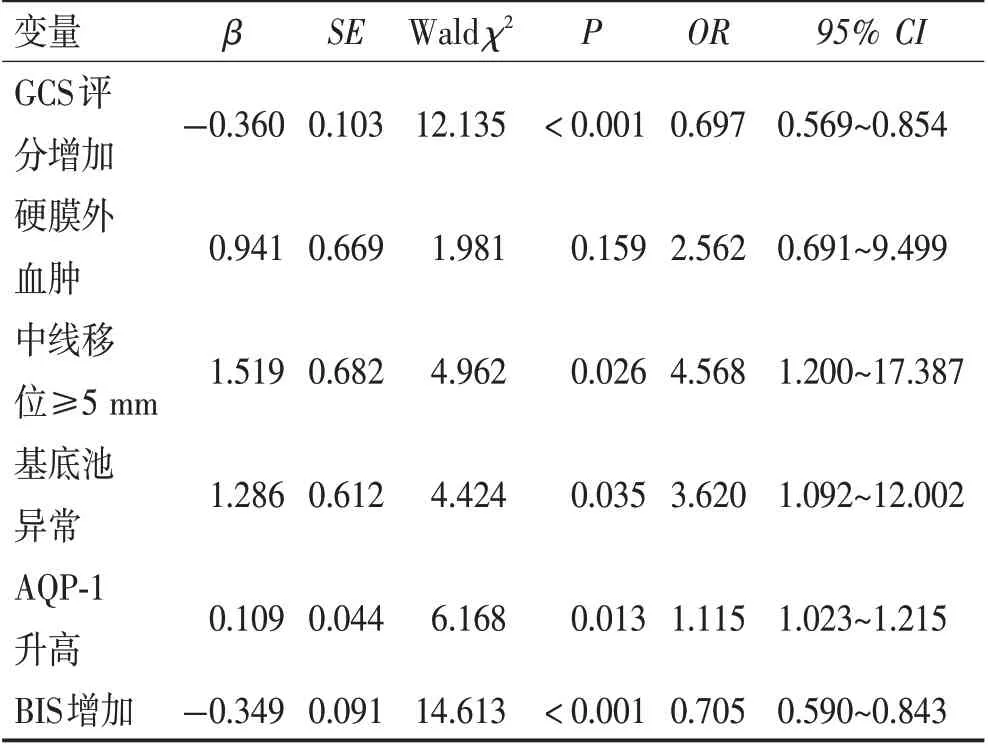
表3 TBI患者预后不良的多因素Logistic回归分析Table 3 Multivariate Logistic regression analysis of poor prognosis in TBI patients
2.6 血清AQP-1 水平和BIS 对TBI 患者预后不良的评估价值ROC曲线分析显示,血清AQP-1联合BIS评估TBI患者预后不良的AUC大于AQP-1、BIS单独评估(Z=2.340、2.380,P=0.019、0.017)。见表4和图2。
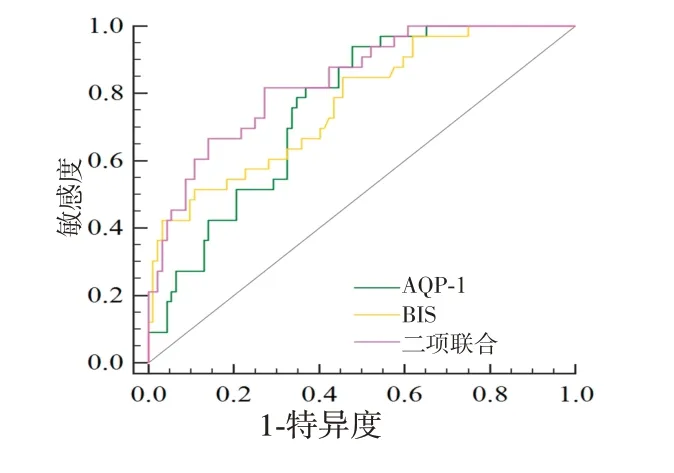
图2 血清AQP-1水平和BIS评估TBI患者预后不良的ROC曲线Figure 2 ROC of poor prognosis of TBI patients assessed by serum AQP-1 level and BIS
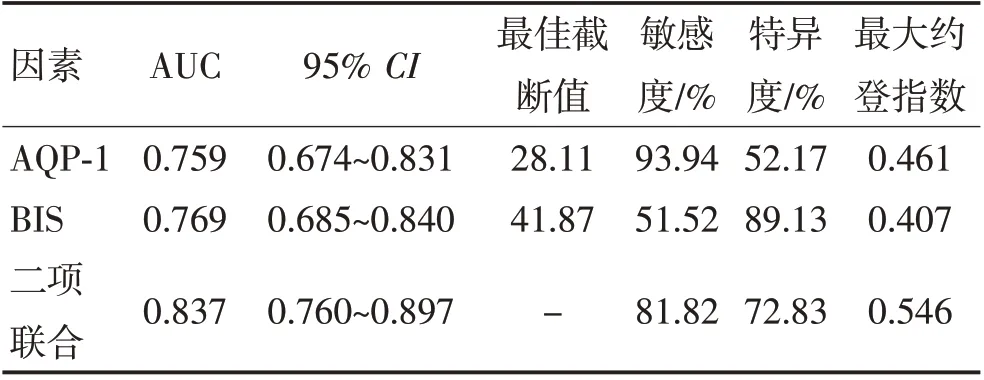
表4 血清AQP-1水平与BIS对TBI患者预后不良的评估价值Table 4 Evaluation value of serum AQP-1 levels and BIS for poor prognosis in TBI patients
3 讨论
TBI是临床常见的机械性损伤,尽管近年来随着治疗技术的出现,颅电/磁刺激、大骨瓣开颅手术、高压氧治疗等方法极大改善了TBI患者预后[10],但TBI作为神经外科急症,多合并意识、自主呼吸抑制、神经结构损害、吞咽障碍等功能损害,治疗难度大,导致TBI 仍是引起残疾和死亡的最常见原因之一[11]。分析TBI患者病情和预后影响因素,对治疗方案制定和改善预后意义重大。
脑水肿是TBI 后一种病理性肿胀,TBI 后炎症、缺氧、缺血、微循环障碍、血-脑屏障破坏等一系列病理生理变化可导致脑细胞内或细胞外过量液体积累,引起脑水肿,由于颅骨包绕的颅腔大小是固定的,因此脑水肿可通过增加脑容积导致颅内压增高,加重患者颅脑损伤和危及生命安全[12]。AQP是维持水分子通过细胞膜的一种内在膜蛋白,介导水和其他小分子在细胞间选择性转运,AQP1是AQP家族主要成员之一,在中枢神经系统中广泛分布,在维持脑内水平衡中发挥重要作用。既往研究报道,敲除小鼠AQP1基因后,小鼠脑脊液生成和脑室内压力显著降低[13]。Trillo-Contreras 等[14]研究显示,AQP1 是大脑中表达最丰富的AQP之一,当AQP1缺乏时可导致脑脊液产生障碍,而上调AQP1 能促进脑脊液生成,并导致脑积水。这两项研究表明,AQP1在脑脊液稳态和脑积水中发挥重要作用。在TBI 诱导的小鼠脑水肿模型中,AQP1 随着脑水肿形成而升高,敲除AQP1 基因能抑制小鼠创伤后脑水肿形成[15]。临床研究也报道,血清AQP1水平升高与急性脑梗死患者脑水肿严重程度相关[16]。TBI是一种严重的创伤,因脑组织病理性损害可导致神经功能障碍,造成不同程度的意识障碍,意识障碍持续时间与脑损伤严重程度和预后密切相关[17]。脑电图可反映TBI 患者脑功能损伤程度和昏迷程度,BIS是通过计算分析脑电图功率、谐波、频率和位相,数字化处理复杂的脑电图,将其转化为无量纲的数字,不仅保留了原始脑电信息,还可量化测量大脑皮质和皮层下的意识水平,BIS值越低反应意识水平越差[18]。既往BIS主要用于指导神经外科手术患者麻醉深度[19]。近年研究报道,BIS还能反映危重症患者昏迷程度和预后[20]。然而关于AQP1、BIS 与TBI 患者病情和预后的关系尚未可知。
本研究显示,TBI 患者血清AQP1 水平随着病情加重而升高,是TBI 患者预后不良的独立危险因素,而BIS 随着病情加重而降低,BIS 升高是TBI 患者预后不良的独立保护因素。说明血清AQP-1水平升高和BIS降低与TBI患者病情加重、预后不良有关。分析原因可能是血清AQP-1水平升高能促进脑脊液生成导致颅内压升高,通过加重脑组织损害导致病情加重和预后不良[21]。BIS降低反应TBI患者大脑皮层及皮层高度抑制,处于更深层次的昏迷状态,直接反映病情越严重和预后更差。本研究还显示,GCS 评分增加、中线移位≥5 mm、基底池异常也会增加TBI患者预后不良风险,分析原因是GCS 评分越高反映TBI 患者病情越差,中线移位≥5 mm 和基底池异常反应TBI患者脑损伤更严重,因此具有更高的预后不良风险;血清AQP-1 水平为28.11 μg/L 时,评估TBI患者预后不良的AUC 为0.759;BIS 为41.87 时,评估TBI 患者预后不良的AUC 为0.769;血清AQP-1 联合BIS 评估TBI 患者预后不良的AUC 为0.837,显著大于AQP-1、BIS单独评估,说明血清AQP-1水平和BIS可能成为TBI 患者预后的辅助评估指标,且血清AQP-1联合BIS评估能提升评估价值。
TBI 患者血清AQP-1 水平升高和BIS 降低,与病情加重和预后不良密切相关,血清AQP-1联合BIS评估TBI患者预后不良的价值较高,可能成为TBI患者预后辅助评估指标。

