日间手术模式开展儿童扁桃体腺样体切除术的可行性分析
黄一敏 赵利敏 徐宏鸣 谢志波 郑阳阳 李晓艳
日间手术是指“患者在1d(24h)内入院、出院完成的手术,除外在诊所或医院开展的门诊手术”。日间手术这一新医疗模式,以其“高效、安全、便捷”的特点,被越来越多地医院和患者接纳,明显提高了医院医疗资源的利用率和患者的满意度[1]。扁桃体腺样体切除术是治疗儿童阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)保守治疗效果不佳时的一线治疗方法,以往该类手术均为住院手术。我院自2017 年成立日间诊疗中心,为小儿外科各专业提供集中式日间手术管理服务。于2018 年逐步将儿童扁桃体腺样体切除术列入日间手术。本研究通过回顾性分析本院耳鼻咽喉科行扁桃体腺样体切除术的临床资料,比较日间手术和常规住院手术治疗的临床效果,分析日间模式开展儿童扁桃体腺样体切除术的可行性和安全性。
资料与方法
1 一般资料
回顾性分析2018 年7 月~2020 年12 月在本院耳鼻咽喉科行扁桃体腺样体切除术的8347 例患儿的临床资料。其中日间手术组2172 例,常规住院手术组6175 例。两组病例均单纯行扁桃体腺样体切除术,排除了仅行扁桃体或腺样体切除、咽鼓管置管、或加做舌系带矫正术等有附加手术的病例。耳鼻咽喉科所有主诊医生均同时参与了日间手术和常规住院手术。日间手术组:男1355 例,女817 例,平均年龄(6.02±2.31)岁;常规住院手术组:男3935例,女2240 例,平均年龄(5.64±2.32)岁。两组病例的性别比较无显著性差异(P>0.05),年龄比较有显著性差异(P<0.001)。
2 日间手术模式
术前经专科门诊医生诊治,确定需要行扁桃体腺样体切除术,在门诊完成术前检查(包括:血常规、肝肾功能、凝血时间、胸片和心电图等),经麻醉评估门诊评估,排除手术禁忌,予预约手术时间;手术当天患儿办理入院手续,入院行扁桃体腺样体切除术,术后观察3h 以上,经小儿麻醉后离院评分标准PADS(修改版)评估表格进行出院评估,符合出院标准,予出院。出院后专科门诊复诊。
除患儿至医院门诊进行复诊外,所有患儿在术前、术后1d、术后7d,由人工智能语音随访系统进行随访,对家长进行相关注意事项的告知和康复指导宣教,并由该系统记录下家长反馈的术后呕吐、疼痛等情况的信息,跟踪患儿术后恢复情况。
3 常规住院手术
术前经专科门诊医生诊治,确定需要行扁桃体腺样体切除术,开局常规住院申请单,入院后第一天,完成上述术前检查项目,经麻醉科术前访视,排除手术禁忌。入院第二天行扁桃体腺样体切除术。术后视情况观察1~3d 不等,予出院。术后一周至专科门诊进行复诊随访。患儿术前的注意事项告知及术后的康复指导宣教,均有病房护士完成。
4 方法收集患儿的一般资料,包括年龄、性别等,同时收集并比较两组患儿的手术时间、住院时间、住院总费用、术后疼痛情况及术后并发症发生率等情况。
5 统计学处理
结果
1 两组手术时间比较
日间手术组的手术时间为(25.36±9.84)min,比传统住院手术组的手术时间(34.81±14.70)min 短,二者差异有显著性(P<0.001),见表1。

表1 两组住院天数及住院费用比较
2 两组住院天数与住院费用比较
日间手术组住院时间均为1d,传统住院手术组住院时间为(2.28±0.59)d,日间手术组的住院时间明显短于传统住院手术组,差异有显著性(P<0.001)。日间手术组的住院费用为(11037.55±486.11)元,明显低于传统住院手术组的(13847.67±1478.18)元,差异有显著性(P<0.001),见表1。
3 两组术后疼痛情况比较
我们利用比对Wong-Baber 面部表情量表进行患儿疼痛评估[2,3]。以量表分值大于等于6 视为疼痛,在手术当天从手术室返回病房时和术后第一天二个时间点,对患儿进行评估比较。结果显示,日间手术患儿在术后返回病房时,有554(25.51%)例患儿表现为疼痛,1~2h 后,几乎所有病人均无分值大于6 的疼痛表现。常规手术病人返回病房时,有1531(24.79%)例患儿表现为疼痛,与日间手术同时段的疼痛分值比较,无显著差异,术后1~2h 无明显疼痛表现。
术后第一天,日间诊疗中心通过人工智能语音系统进行回访。请家长以1~10 的分值,回答患儿痛疼的对应分值。在日间手术组的2172 例病例中,选择6 以上疼痛分值的有152 例,占该组病人数的6.99%。常规住院病人,由护士在出院前进行疼痛评估。此组病人中,表现6 以上疼痛分值的有63 例,占该组病人数的1.02%,二组数据有显著性差异,见表2。
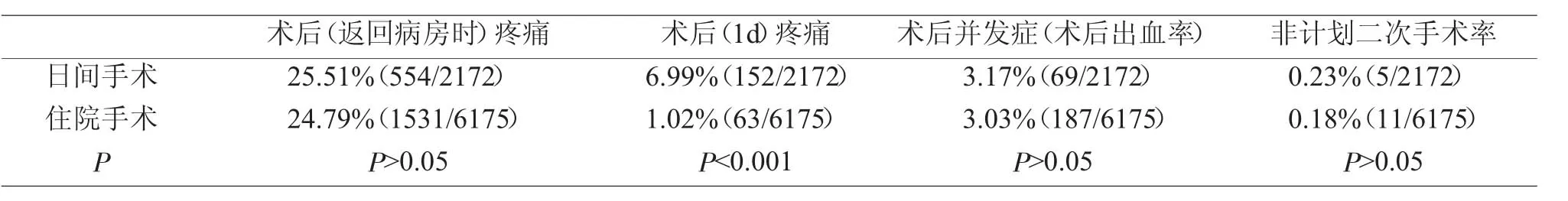
表2 两组术后疼痛及并发症比较
4 两组术后并发症发生率比较
我们将术后出现出血症状,并至专科门诊就诊处置的患儿计入术后并发症发生,进行比较。日间手术组术后有69 例出现出血,并发症发生率为3.17%,其中5 例再次进手术室止血,非计划二次手术率0.23%。住院手术组中,有187 例出现出血并至门诊就诊处置,并发症发生率3.03%,其中有11 例再次进手术室止血,非计划二次手术率0.18%。两组术后并发症发生率无显著性差异。非计划二次手术发生率亦无显著性差异,见表2。
讨论
1 日间手术模式需要医患双方接受认可
日间手术模式最早由小儿外科医师Nicoll 于1909 年报道,在国外已有百年历史。早在20 世纪50 年代就被欧美国家所接受并开始迅猛发展。由于欧美国家的医保支付体系,推动了日间手术模式的不断完善,在日间手术质量和安全保障方面都建立了比较完善的制度[4]。日间手术模式具有高效利用有限医疗资源、有效节省成本、缓解入院难的矛盾、节省患者开支等明显优势。本组研究数据中,日间手术的住院天数和住院总费用明显少于常规住院手术,也可以验证这一优势[5]。
日间手术由于手术当日即可出院,医患双方均会对此产生一定的焦虑。本组研究中,日间手术的患儿年龄大于常规住院组,即间接反映出医生将年龄稍大一些的患儿安排在日间手术会更安全些的想法。同时,医生安排患儿在日间病房手术,更关注患儿术后是否有适当的监护人进行看护,并考虑了患儿来院手术及复诊的便捷性。因此,收治于日间病房手术的患儿,以本市居民居及愿意在医院附近租借旅店的外地病人为主,以家长接受日间手术模式为前提。如果患儿术后缺少合适监护人看护或监护人存在焦虑,则以安排患儿常规住院手术更为适宜。
2 手术技术和器械装备的改进,是开展日间手术的基础
扁桃体腺样体切除术是小儿耳鼻喉科最常见的手术。由于存在术后疼痛、出血等并发症风险,以往此类手术均为常规住院手术,术前一天完成术前评估和准备,术后观察24~72h 后出院。
近年来,鼻内镜直视辅助和低温等离子射频消融技术,成为扁桃体腺样体切除手术的主流方式[6]。鼻内镜使手术视野更清晰;低温等离子射频消融,在消融或切割病灶的同时可以止血,对邻近组织的热损伤很小,手术出血少,术后疼痛轻。手术技术和器械装备的改进,使得扁桃体腺样体切除术在日间模式下开展成为可能[7]。
从两组患儿的术后疼痛情况比较看,两组患儿术后出现明显疼痛的表现(疼痛分值大于6)的时间主要出现在术后返回病房时,且两组出现的比率为24%~25%之间,两组差异无统计学意义。1~2h 后所有病人均无明显疼痛表现。另外,术后第一天的疼痛分值比较,日间手术病人高于常规手术病人,两组差异有统计学意义。我们对日间手术组中回答比较疼痛的病人,再次进行人工电话回访,发现很多家长将患儿的某些咽喉部不适,也等同于疼痛,回答的一个较高的疼痛分值。这个差异的存在,可能因评估人的专业差异而导致。
另一个影响日间模式下开展扁桃体腺样体切除术重要的指标是:术后出血率。Shakeel 等[8,9]的研究显示, 应用低温等离子技术行扁桃体腺样体切除术,术后出血率为2.8%~7.6%。本研究中,我们将术后出现出血症状,并至专科门诊就诊处置的患儿计入术后并发症发生,进行比较。日间手术组术后有69 例出现出血,并发症发生率为3.17%,其中5 例再次进手术室止血,非计划二次手术率0.23%。住院手术组中,有187 例出现出血并至门诊就诊处置,并发症发生率3.03%,其中有11 例再次进手术室止血,非计划二次手术率0.18%。两组术后并发症发生率无显著性差异。非计划二次手术发生率亦无显著性差异。从术后并发症的发生及严重程度看,日间模式下开展扁桃体腺样体切除术,安全性是可接受的。
3 日间手术模式的建立,注重患儿诊疗全过程管理
日间手术模式的建立,不是简单地将病人在院诊疗的时间缩短,更重要的是以手术为中心工作,对患儿术前术后整个诊疗行为进行精细化管理。为此,日间诊疗中心制定了多项制度及措施,以加强OSHAS 患儿的围手术期管理,具体如下:
①术前:日间诊疗中心制定了病人准入标准。选择监护人接受日间手术模式并能实施有效看护的患儿进行日间手术,术前诊断及术前检查须符合日间手术准入标准[10]。患儿须经麻醉门诊进行术前评估,为患儿增设了一道提高麻醉安全性地门槛。
②术中:日间诊疗中心制定了比较完善的病人离院标准[11,12],根据小儿麻醉后离院评分标准(Ped-PADSS)制定离院评估表格,由医护双方对患儿术后的生命体征、活动能力、有无恶心呕吐、痛疼度、外科性出血等方面进行出院评估,确认患儿术后状态适宜离院,方可办理出院手续。
③术后:按照国际日间手术联盟要求,在术后1d、术后7d 及术后28d,通过编制标准的随访内容,通过AI 人工智能语音系统,对患儿监护人进行电话随访,以帮助患儿监护人有效地看护患儿。并通过此随访系统,了解患儿术后有无恶心呕吐表现、疼痛分值等表现,及时反馈给临床医生,便于其跟进患儿的术后管理。
④鉴于OSAHS 患儿手术的特殊性:术后进食、疼痛和创面出血诸因素相互制约相互影响[13]。日间诊疗中心参照常规住院手术的手术当日护理指导内容,编制了手术当日的注意事项,告知家长,增加了关于进食、疼痛和创面出血等方面的处理指导。使家长即使已离院回家,亦对患儿可能出现的情况及应对措施了然于心,减轻了日间手术患儿家长的焦虑情绪。
综上所述,本研究结果显示采用日间手术模式治疗小儿OSHAS 可以有效节约医疗资源,显著缩短患儿住院时间、减少住院费用。在日间手术精细化管理模式下,强调医师、病人准入机制,严格掌握病人离院标准,完善院前、院后的患者随访流程,其安全性与常规住院手术无明显差异。随着手术技术和器械的进步,经验的积累,将会有更多的OSAHS患儿从日间手术中获益。

