微创小切口肩袖修复配合术后动静结合功能锻炼治疗肩袖撕裂的临床研究
马腾骏
巨野县人民医院骨关节外科(山东 巨野 274900)
肩袖撕裂多见于50岁以上的中老年人群[1],常被误诊为“肩周炎”,患者肩关节主动活动受限,疼痛剧烈,尤以夜间痛为主,肩袖撕裂自愈性较差、且程度较重,往往需要通过手术来进行治疗,近年来,随着技术的不断改进及发展,肩袖撕裂的手术治疗以关节镜与小切口修复为主[2]。肩袖修复术后常见肿胀、疼痛、关节僵硬、术后再次撕裂等并发症,因此,肩袖修复手术以后需要非常科学合理的肩关节功能锻炼方案,以促进肩关节功能的恢复。患者进行系统的康复功能锻炼,可以减轻局部组织水肿和炎症反应,从而加速肩关节患处愈合,减少术后并发症,并可减轻肩关节及周围组织粘连和肩关节肌肉萎缩[3]。本研究应用微创小切口肩袖修复配合术后动静结合功能锻炼治疗肩袖撕裂,效果良好,报道如下。
1 资料与方法
1.1一般资料选取2020年1月-2022年1月巨野县人民医院骨关节外科收治的32例肩袖撕裂患者为研究对象,诊断标准:①肩关节有损伤或劳损病史,肩部疼痛;②肩部压痛阳性,肩关节主动活动受限,被动活动可;③肩关节MRI检查显示肩袖撕裂。纳入标准:①临床资料完整;②肩部临床症状严重,经保守治疗后效果不佳或无效;③年龄40~80岁,病程6月以内,无其他严重基础疾病。排除标准:①中枢及外周神经损伤引起的肌肉无力;②伴有严重的心脑血管疾病等不能耐受手术者;③有严重精神障碍、认知功能障碍、药物滥用或成瘾等的患者;④其他不能耐受手术及术后功能锻炼者。本研究已通过医学伦理委员会批准(巨卫科教字:2020-06号)。
1.2研究方法
1.2.1 手术方法 臂丛神经阻滞麻醉或全身麻醉。手术体位采用平卧位,用记号笔标记出骨性标志,常规消毒、铺巾后粘附无菌贴膜,常规取肩关节前外侧手术入路,以肩峰为中心纵形长约3~4cm切开皮肤及浅筋膜,劈开三角肌至肩峰下滑囊,清理肩峰下滑囊滑膜组织后,显露肩袖附着点,直视下判断并探查肩袖撕裂情况,清理变性组织,暴露肩峰下间隙,肩峰下间隙狭窄的患者,用骨刀凿除或磨钻磨除肩峰下增生骨质,扩大肩峰下间隙,根据肩袖撕裂程度的大小,于肩袖附着点表面骨质处打磨使肩袖足印区骨床新鲜化[4],于肱骨大节结肩袖止点处拧入一到两枚锚钉(小撕裂者使用单纯内排钉修复,中度撕裂及大撕裂者使用双排缝合技术修复),用锚钉尾端的缝线修补缝合撕裂的肩袖组织于足印区,并牢靠打结。屈伸旋转肩关节见肩袖组织固定可靠且判断无肩峰下撞击存在,冲洗伤口,并逐层缝合切口。
1.2.2 术后动静结合功能锻炼 术后患者戴可调节角度外展支具6周,指导患者每天进行主动肘、腕、手运动和上肢钟摆运动。患者从术后第2d至第2周,调整支具外展到90°被动外旋和前屈,其中外旋范围0~15°,前屈范围从90~110°至可耐受的角度。术后第2~4周,调整支具外展到60°,被动外旋范围0~30°,被动前屈范围从60°至可耐受的角度。术后第4~6周,调整支具外展到45°,被动外旋范围为0~45°,被动前屈从45°至可耐受的角度。外展支具在第6周停止使用,术后第6~8周夜间使用腋枕,同时开始进行辅助下的主动运动。术后第8~12周,患者逐渐行辅助下的主动运动和完全主动运动。术后第12~24周逐渐进行肌肉强化运动。从第24周开始行轻度体力活动。
1.3观察指标分别于术前和术后2周,术后6周,术后12周采用疼痛视觉模拟评分(VAS)、Constant-Murley评分(CMS)和加州大学评分(UCLASS)进行肩关节功能评价[5-7]。VAS比较各时间点患者疼痛感。CMS包括疼痛感、日常生活、肩关节活动度、肌力,满分100分;总分>90分为优,>80~90分为良,>70~80分为中,≤70分为差。UCLASS包括疼痛、功能、前屈角度、前屈力量和患者满意度,满分35分;总分34~35分为优,29~33分为良,<29分为差。观察记录治疗期间伤口感染、关节僵硬、肩峰下撞击、再撕裂等不良反应。
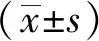
2 结果
2.1手术一般情况患者均顺利完成手术。手术时间31.0~54.0min,平均(42.3±11.3)min,术中出血量30.0~52.0mL,平均(41.0±11.0)mL。术后均无感染、关节僵硬、肩峰下撞击、再撕裂等情况发生,均一期愈合。
2.2手术前后各项评分比较术后12周CMS优31例,良1例;术后12周UCLASS优31例,良1例。随术后康复时间延长,患者VAS评分呈逐渐下降趋势,末次随访VAS评分明显低于术前、术后2周及术后6周(P<0.01),CMS及UCLASS评分呈逐渐增高趋势,末次随访CMS及UCLASS评分明显高于术前、术后2周及术后6周(P<0.01),见表1。

表1 术前术后各时间点评分比较分)
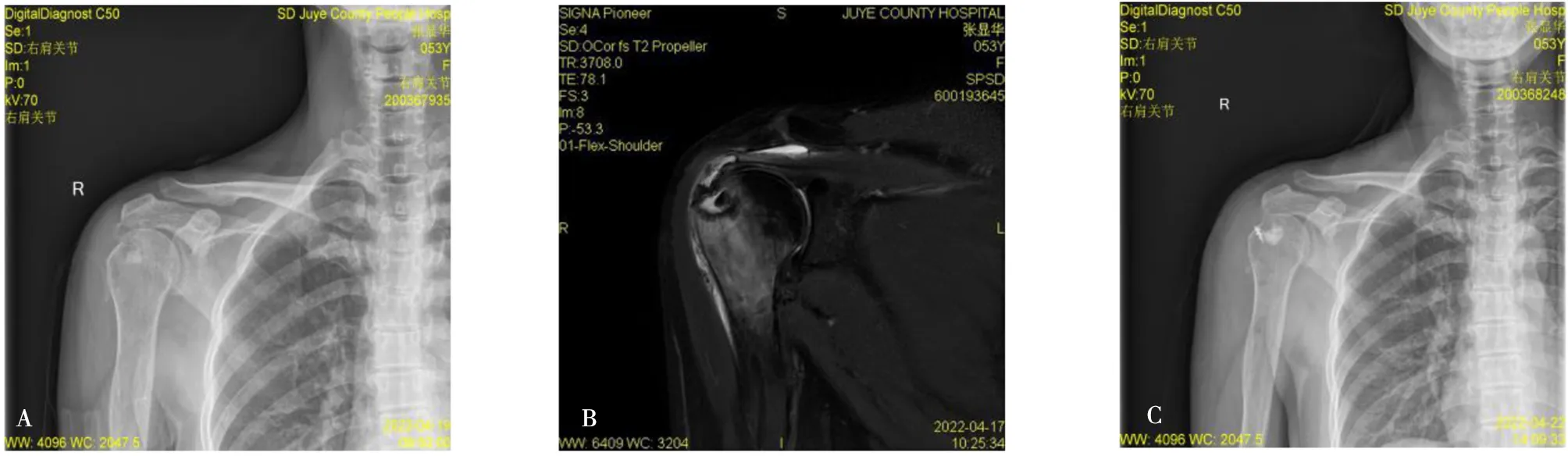
2.3手术典型病例右肩袖撕裂合并右肱骨头骨囊肿、右肩袖巨大撕裂患者各1例,见图1、2。
患者女,53岁,采用微创小切口修复肩袖并肱骨近端骨囊肿清除植骨治疗。A:术前X线片显示右肱骨头骨囊肿,肱骨头软骨面破坏,肩峰下撞击;B:术前,MRI显示肩袖撕裂,肩袖止点处骨质破坏,肱骨近端大范围水肿信号;C:术后X线显示右肩袖修复术后铆钉位置良好,骨囊肿处异体骨植入。图1 右肩袖撕裂合并右肱骨头骨囊肿

患者女,77岁,采用微创小切口两枚锚钉铆钉线修复缝合肩袖。A:术前X线片显示右肩峰下存在撞击;B:术前MRI显示肩袖巨大撕裂且有回缩,并部分脂肪化;C:术后X线显示右肩袖修复术后两枚铆钉位置良好。图2 右肩袖巨大撕裂
3 讨论
肩袖撕裂手术后肩袖止点愈合受多种因素影响,愈合时间需要6~8周[8-9],肩袖修补术后康复锻炼时机,需要临床医师在肩袖愈合与关节功能之间进行取舍,但临床并无统一的术后康复意见,意味着肩袖撕裂术后康复面临着制动与活动选择的困境。可以确定的是,较为保守的延迟康复可能会导致肩部肌肉质量的改变,增加肩关节僵硬的风险,进而延迟功能的恢复[10];过于激进的康复锻炼会对手术效果造成负面影响,甚至出现肩袖再撕裂[11]。但从大量的临床研究以及荟萃分析的结果来看,肩袖修补术后早期功能锻炼可以加快肩关节功能恢复[12]。20世纪中期,方先之、尚天裕等骨科前辈在前人经验的基础上,总结出了以“动静结合”思想为主导的骨科治疗原则[13]。动是功能锻炼,静是制动,动和静是对立统一的辨证关系,即制动是为了更好的功能恢复,功能锻炼是为了更好的固定、愈合。动静结合思想指导下功能锻炼为肩袖撕裂术后康复提供一种治疗思路。肩袖撕裂属于筋伤范畴,筋伤的治疗遵循动静结合的原则,在筋伤早期,以静为主,以动为辅,以局部静为主,全身动为辅;在筋伤中后期,以动为主,以静为辅,鼓励患者逐渐加强功能锻炼。许多研究已表明术后早期保护性被动活动可以提高关节活动度和肩袖愈合率,并减少术后肩关节僵硬的发生率[14]。要对患者进行健康宣教,康复师、患者和外科医生三者应充分沟通,加强患者在康复期间的依从性。第一阶段的主要目标是保持肩袖修复后的完整性,在没有粘连的情况下实现良好的肩袖愈合,同时要减轻疼痛和炎症反应,有利于更好地实现活动度目标。第二阶段主要目标是继续被动运动训练,并开始主动-助力活动度或主动活动度锻炼。通过科学合理的功能锻炼来松解瘢痕以防止粘连。第三阶段,主动运动训练,期间可以逐渐开始主动增加对抗阻力的动作,目标是改善肩关节的运动功能,强化肌肉力量。
所有患者均顺利完成手术,术后均无感染、关节僵硬、肩峰下撞击、再撕裂等情况发生。为保证手术操作顺利进行,应注意:①将组织损伤减少到最小,要切除肩峰下滑囊,以避免术后粘连,在行肩袖修复之前,先用磨钻或小骨刀做肩峰成形,去除骨赘,扩大肩峰下间隙,去除肩峰撞击的诱因。②手术切口不要超过肩峰下3cm,以免损伤腋神经。③根据肩袖撕裂范围大小确定用单排或双排铆钉。④铆钉深度应达到软骨下骨,缝合肩袖松紧适度。
总之,肩袖修复后的康复需要外科医生、患者和康复师之间的密切沟通,这种沟通应该贯穿在整个恢复过程中。由于过度拉伸或过早活动导致的肌腱再断裂或不愈合的风险必须与术后制动引起的肩关节僵硬问题进行权衡。本研究立足于中医动静结合思想,解决了术后锻炼困难而导致的肩关节僵硬问题,本研究中随术后康复时间延长,患者VAS评分均逐渐降低,患者手术后各时间点CMS及UCLASS评分较术前均显著增高(P<0.05)。说明随着康复锻炼时间的增加患者疼痛较术前逐渐减轻,肩关节功能,活动度,力量及患者满意度较术前明显改善。
综上所述,应用微创小切口肩袖修复手术治疗肩袖撕裂,手术时间短,损伤小,出血少,费用低,配合术后动静结合功能锻炼治疗临床疗效确切,能够加速肩关节患处肩袖愈合,减少术后并发症,较快恢复肩关节功能,患者满意度高,是一种安全、有效、可靠的方法,值得推广应用。但本组病例数较少,随访时间较短,其远期效果有待进一步观察。

