两种颅内动脉瘤包裹夹闭方式的疗效分析
郭张超 张德明 杜春富 吴建兵 张 杰
雅安市人民医院,四川 雅安 625000
在颅内复杂型动脉瘤的治疗上,常规开颅动脉瘤夹闭及血管内介入已不能满足治疗的需要[1-3],在此情况下出现了动脉瘤孤立、血管搭桥、动脉瘤颈缝合、动脉瘤包裹夹闭等[4-7]特殊手术方法,其中动脉瘤包裹夹闭常用于加强血管壁、防止滑脱,处理如血泡样动脉瘤、动脉瘤伴载瘤血管壁或瘤颈薄弱、动脉瘤颈破裂、梭形动脉瘤、微小动脉瘤等一系列复杂型颅内动脉瘤[8-9]。因缺少相匹配的带膜动脉瘤夹,临床上术者临时选取棉片、自体筋膜、生物膜、聚四氟乙烯等不同材料制作膜片,先覆盖包裹动脉瘤加强血管壁或瘤颈后,再予以常规动脉瘤夹夹闭治疗[10],是传统的包裹夹闭方式。临时选用的膜片因缺少固定和支撑易发生滑动、移位、卷曲,包裹时难以做到理想位,尤其在合并暴露受限、动脉瘤破裂出血时更为困难,反复的包裹操作也增加了术中血管损伤和动脉瘤再次破裂风险,临床操作较为困难。临床上也有过应用带固定膜片及金属夹片的带膜动脉瘤夹解决以上问题[11-12],但因其膜片及夹片固定难以适应术中多种情况而未能推广。在以上两种方式的基础上,术中根据动脉瘤具体情况,选取人工脑膜、自体颞肌筋膜或棉片制作适应的膜片,再根据夹闭需要先行缝合固定于选定的动脉瘤夹上制成特定的“带膜”动脉瘤夹行包裹夹闭和调整这一方式更为实用。本研究对这一包裹夹闭方式与传统包裹夹闭方式的临床疗效进行了进一步对比。
1 资料与方法
1.1 一般资料共纳入2018-01—2022-07 雅安市人民医院收治的行颅内动脉瘤包裹夹闭术的前循环动脉瘤患者46例,均为破裂出血动脉瘤,所有患者入院均完善头颅CT 及CTA 检查。纳入标准:(1)术中存在动脉瘤载瘤血管壁或动脉瘤颈薄弱、动脉瘤颈破裂出血、血泡样动脉瘤等难以常规夹闭,需行包裹夹闭的前循环动脉瘤;(2)术前Hunt-Hess分级Ⅰ~Ⅲ级;(3)均为同一治疗组,并采用翼点入路;(4)出院患者门诊随访6 个月及以上者。排除标准:(1)合并严重呼吸系统、循环系统基础疾病者;(2)后循环动脉瘤患者;(3)巨大动脉瘤、动脉瘤合并瘤内血栓形成、动脉瘤仅能包裹者;(4)多发动脉瘤,明显增加手术操作难度者。根据患者采取的包裹夹闭方式分为A组、B组,A组24例采取传统的动脉瘤包裹方式,即使用膜片包裹动脉瘤后行动脉瘤包裹夹闭;B 组20例术中根据动脉瘤情况,先制作合适膜片固定于适宜动脉瘤夹上后行动脉瘤包裹夹闭。A、B 组性别、年龄、动脉瘤部位、术前Hunt-Hess 分级、术前CT Fisher分级、动脉瘤直径对比见表1,2组差异无统计学意义(均P>0.05)。46 例患者中血泡样动脉瘤3例,A组1例,B组2例;动脉瘤颈存在破口5例,A组3例,B 组2 例。此两类病例数少未进一步区分对比,其余均为术中载瘤动脉血管壁或瘤颈薄弱动脉瘤。
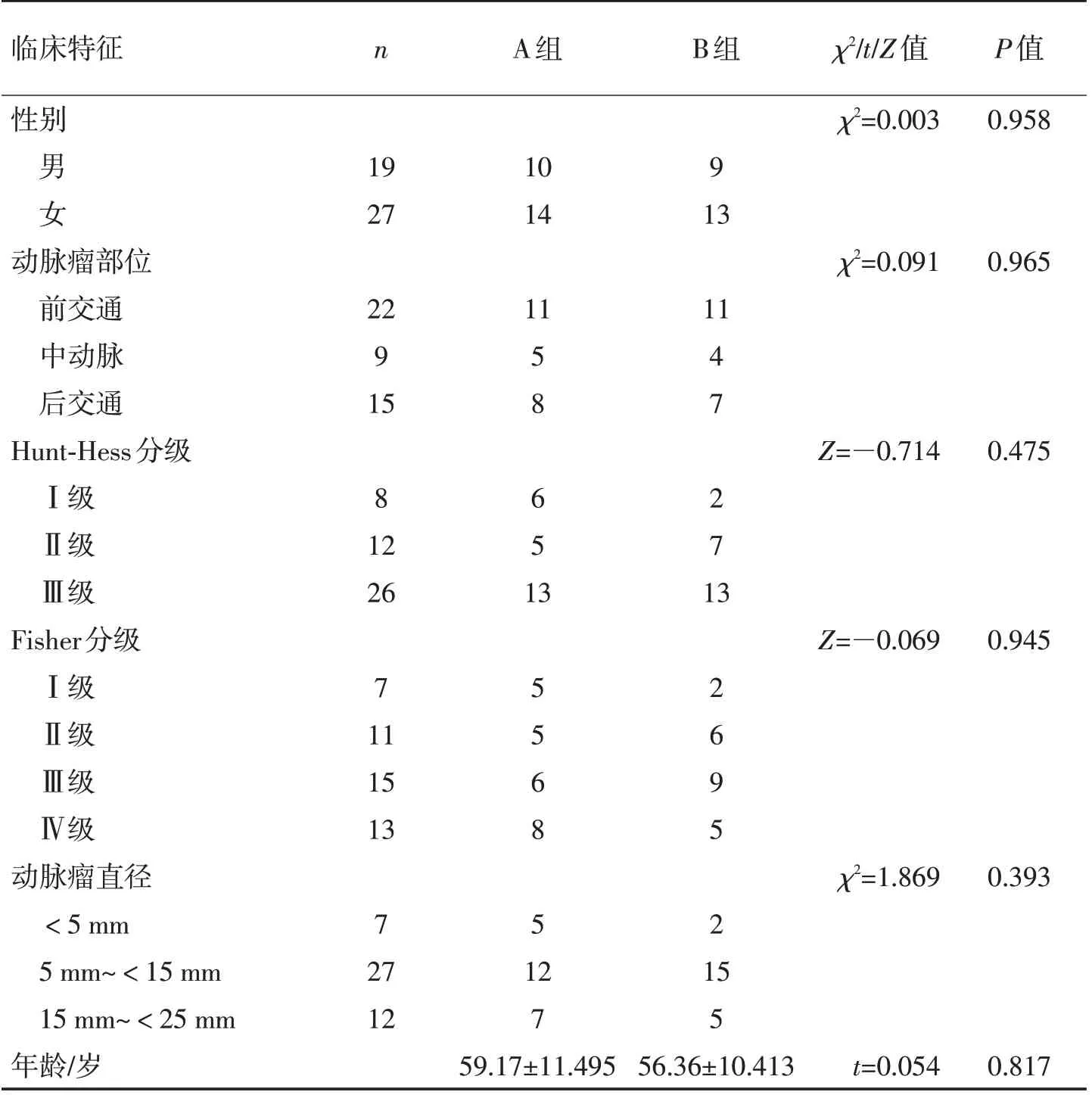
表1 2组一般资料对比Table 1 Comparison of general data between the two groups
1.2 手术方法所有患者均取翼点入路,取仰卧位,头后仰10°~20°,根据需要向对侧旋转30°~60°。取颧弓上缘耳屏前方约1 cm 处为切开起点,垂直于颧弓,向上达颞线附近,弧形转向内前,于发际线内中线处终止,根据不同手术需要可适当扩大。暴露颅骨游离骨瓣,磨钻磨除蝶骨嵴。剪开硬膜向蝶骨嵴方向翻开,剪开侧裂区蛛网膜,释放脑脊液,必要时行侧脑室穿刺,常规分侧裂,显微镜下充分暴露瘤颈及周围结构,酌情阻断主要供血动脉。A组:根据情况常规使用人工脑膜、自体筋膜、棉片包裹瘤体、载瘤血管或瘤颈后行夹闭术;B 组:夹闭前根据动脉瘤位置、形态、大小及周围血管情况,选取人工脑膜、自体颞肌筋膜或棉片,制作成适应的膜片,膜片的长度长于载瘤血管周长4~6 mm,膜片在动脉瘤夹夹片处形成的膜环直径稍小于载瘤血管直径,膜片的宽度稍大于动脉瘤瘤颈长度,厚度相当于棉片厚度或稍薄于棉片厚度,将制成的膜片依据动脉瘤具体情况调好膜片位置、角度,并用细丝线先行缝于动脉瘤夹上固定,制作成“带膜”动脉瘤夹再行夹闭动脉瘤(图1),必要时可再次调整及增加动脉瘤夹塑形,术中注意保护载瘤动脉和穿支血管,严格止血,常规关颅。

图1 先行制作合适膜片固定于动脉瘤夹上再行包裹夹闭方式示意图Figure 1 Schematic diagram of the wrapping and clamping method after making a suitable diaphragm and fixing it on the aneurysm clip
1.3 观察资料对比2组患者术中操作时动脉瘤再次破裂情况、术中出血量及术中载瘤动脉的阻断时间;术后及随访期间动态CT复查,术后CT提示动脉瘤载瘤血管或相关分支血管供血区域出现低密度梗死灶,认定为发生术后梗死;术后及随访期间再次出现自发性蛛网膜下腔出血患者进一步行CTA检查排除其余动脉瘤破裂出血后认定为术后再次出血。观察到发生术后梗死4例,A组3例,B组1例,均在住院期间发生;术后再次出血3 例,A 组2 例,B 组1 例,A组及B组各1例发生在术后2个月,其余均在住院期间。出院患者门诊定期随访,术后6 个月行GOS 评分,评估患者预后情况[13]。
1.4 统计学方法采用SPSS 23.0 统计软件进行统计分析,计量资料采用均数±标准差(±s)表示,计数资料采用例数、构成比(%)进行统计描述。计量变量采用t检验,计数资料采用χ2验检/连续校正卡方检验,等级资料采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2 组术中动脉瘤再次破裂、术后发生梗死和再次出血情况比较B 组术中动脉瘤再次破裂5 例(22.7%),术后发生梗死再出血2 例(9.1%),均分别低于A组的9例(33.3%)及5例(20.1%),但差异无统计学意义(χ2=1.183、0.486,均P>0.05)。
2.2 2 组术中阻断时间、术中出血量及术后6 月GOS评分比较B组术中阻断时间与A组相比显著缩短(χ2=4.330,P<0.05),B 组术中平均出血量较A组明显减少(t=1.516,P<0.05)。与A组相比,B组在术后6个月GOS评分分组中显示出更好的临床预后(χ2=6.844,P<0.05)。见表2。
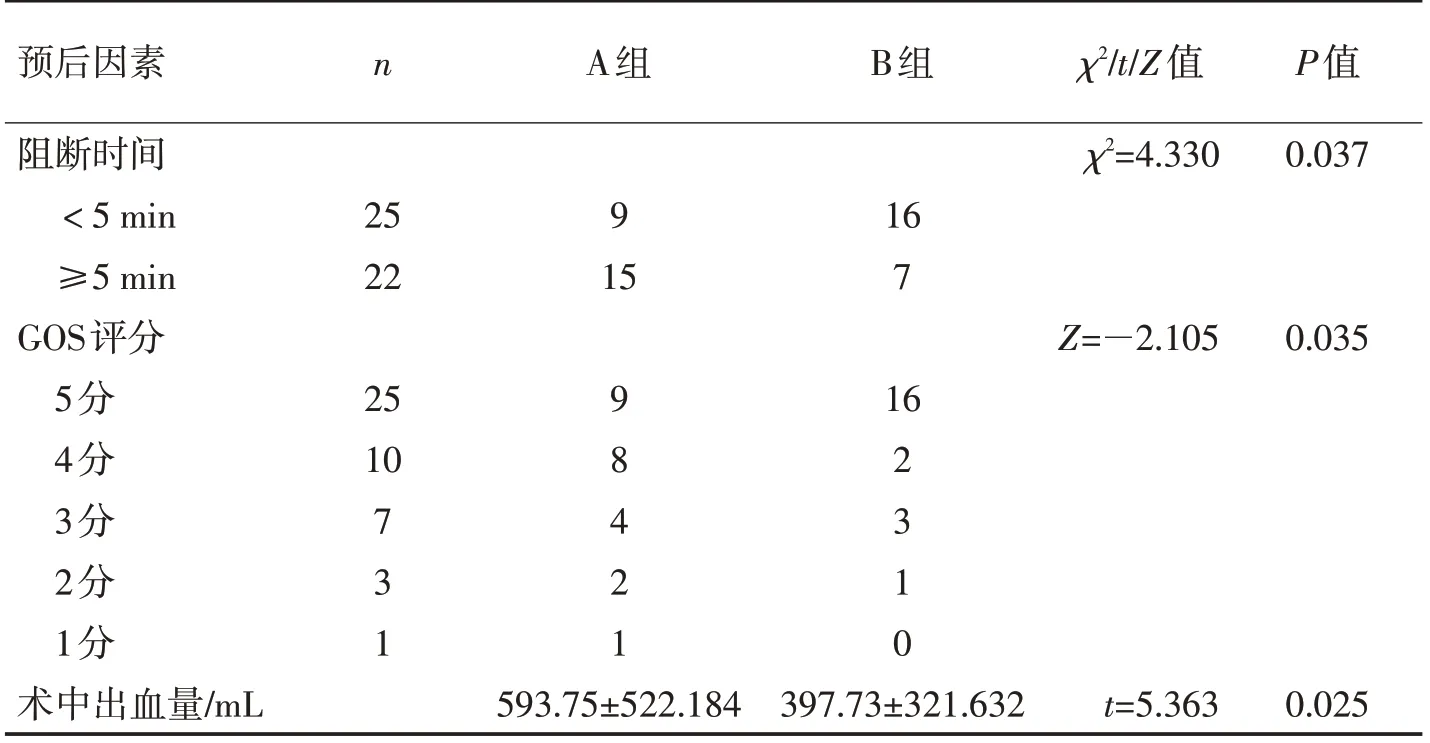
表2 2组术中阻断时间、术中出血量及术后GOS评分比较Table 2 Comparison of intraoperative occlusion time,intraoperative blood loss and postoperative GOS score between the two groups
3 讨论
国内外已有许多学者使用动脉瘤包裹夹闭术处理血泡样动脉瘤、动脉瘤伴载瘤血管壁及瘤颈薄弱、动脉瘤颈破裂及微小动脉瘤等复杂颅内动脉瘤[14-17],并取得肯定疗效。Liu 等[18]的双中心研究中用小棉片包裹成功夹闭22 例微小动脉瘤,并成功修补2 例载瘤动脉破口,未见动脉瘤夹滑脱与动脉瘤破裂。Matsukawa等[19]应用聚乙醇酸(PGA)片包裹夹闭6例薄壁或动脉粥样硬化性大脑中动脉瘤,取得良好疗效。传统动脉瘤包裹夹闭方式存在膜片缺少固定、支撑难以快速有效到位、需反复操作、用时长等缺点,在合并动脉瘤破裂出血时更难以有效包裹。术中较长的阻断时间、术中动脉瘤破裂出血不能快速控制,导致术后神经功能缺损加重、血管痉挛、脑积水等风险增高,进而影响患者预后[20-23]。既往也有类似带固定膜片及带金属夹片的动脉瘤夹应用于临床解决以上问题,但因其膜片不可调整,贴合性差,止血效果不佳,不易避让附近血管,临床适用性差未能推广[24]。术中先制作合适的包裹膜片固定于动脉瘤夹上再行包裹夹闭可有效弥补上述不足,既增加了膜片的稳定性,也因膜片的可选择、可调整性和可再进一步增加动脉瘤夹塑形,明显增强了临床适用性。另外,术中加快了包裹的有效到位,减少了传统包裹的复杂程序,大幅缩短了血管阻断时间及血管损伤风险。在合并动脉瘤破裂出血时可迅速到位,控制动脉瘤破口出血,减少术中出血,避免了既往在大量出血视野不清的情况下难以包裹夹闭的窘境。
本研究显示,与传统包裹方式的A 组相比,B 组术中出血量明显减少,术中阻断时间缩短,患者术后6个月GOS评分显著改善,与B组的包裹方式可快速控制术中动脉瘤出血、缩短阻断时间一致。患者预后的改善可能与减少术中出血量和阻断时间,从而降低术后并发症及术后神经功能缺损相关[25-26]。同时,虽B 组的包裹方式在降低术中动脉瘤破裂和术后梗死出血风险上与传统方式相比未见统计学差异,但有更好的表现,受限于纳入病例数相对较少,在进一步增加病例数的情况下,有可能显示出统计学差异。本研究为回顾性研究,纳入病例相对较少,具有一定的局限性,有待于后续增加病例数进行多中心前瞻性研究;其次,膜片材料的选择[27]、术后无菌性炎症等[28]问题亦有待研究。
相较于传统动脉瘤包裹夹闭方式,术中先行制作合适膜片固定于适宜动脉瘤夹上再行包裹夹闭方式,可减少术中出血量,缩短阻断时间,显示出更优的临床疗效。

